ВІЛ-інфекція – це хронічне інфекційне захворювання, яке викликає вірус імунодефіциту людини, що порушує клітини імунної системи (СD4). При відсутності лікування закономірно призводить до синдрому набутого імунодефіциту (СНІД).
Вірус імунодефіциту людини у крові
Вірус імунодефіциту людини належить до родини ретровірусів (Retroviridae), роду Lentivirus. Інформація про хворобу вперше з’явилася в 1970 році. Сам вірус був виділений у 1983 році одночасно у Франції вірусологом Франсуазою Барре-Сінуссі та в США вченим Робертом Гало, проте офіційна назва, затверджена Всесвітньою організацією охорони здоров’я, була надана лише через п’ять років — у 1987 році.
На сьогоднішній день виділяють два типи вірусу — ВІЛ-1 і ВІЛ-2, які відрізняються за своїми структурними характеристиками. На території Росії, США, Європи та Центральної Африки поширений вірус першого типу (ВІЛ-1), на території Індії та Західної Африки епідеміологічне значення має другий тип вірусу (ВІЛ-2).
У природних умовах ВІЛ у висушеному стані зберігає активність протягом декількох годин, в біологічних рідинах — кілька днів, у замороженій сироватці крові — кілька років. При нагріванні до 70-80°C вірус гине через 10 хвилин, при обробці 70% розчином етилового спирту інактивується за одну хвилину. Також чутливий до 0,5% розчину гіпохлориту натрію, 6% розчину перекису водню, 5% розчину лізола, ефіру або ацетону.
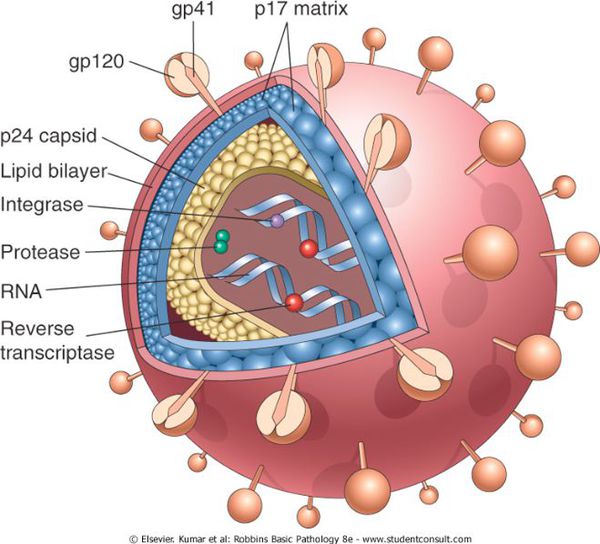
Будова ВІЛ
Форма вірусу кругла, в центрі розташоване ядро, що містить дві нитки рибонуклеїнової кислоти (РНК) та ферменти, необхідні для розмноження — зворотну транскриптазу (ревертазу), інтегразу, протеазу, РНКазу. Ядро оточене внутрішньою білковою та зовнішньою ліпідною оболонкою. Внутрішня оболонка ВІЛ-1 складається з протеїнів p17, p24 і p55. Зовнішня оболонка “пронизана” глікопротеїном gp160, який складається з фрагментів gp41 і gp120 (так званих оболонкових білків). Gp41 і gp120 на поверхні віріона утворюють виступи, за допомогою яких ВІЛ приєднується до рецепторів клітин-мішеней людини (клітин організму, що мають рецептор — білок CD4).
Як передається ВІЛ
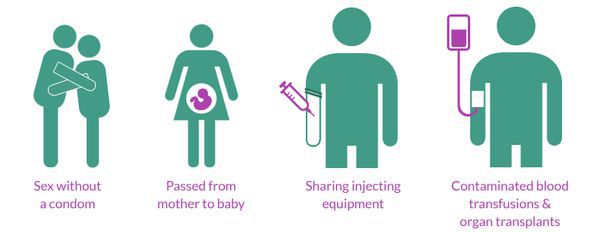
Шляхи передачі ВІЛ інфекції:
- Статевий – поширений серед тих, хто ігнорує засоби захисту, а також страждає іншими інфекціями, що передаються статевим шляхом, оскільки тріщини, пухлини і виразки полегшують проникнення вірусу.
- Через брудні шприци та інструменти для пірсингу і татуювання – так заражаються переважно наркомани.
- Від хворої матері до новонародженого.
- При переливанні крові та пересадці органів – дуже рідко, казуїстичні випадки.
ВІЛ-інфіковані поза цими шляхами передачі не становлять для здорових жодної загрози, оскільки вірус не проникає через здорову (непошкоджену) шкіру або слизову оболонку. Вірус не передається при поцілунку (якщо на губах і в порожнині рота немає тріщин), через столові прибори, душ і туалет, білизну і одяг, при укусах комах.
Деякі люди взагалі не чутливі до вірусу, дослідники виявили на їх статевих органах особливий імуноглобулін класу А.
Якщо зараження все ж таки відбулося, то вірус проникає в лімфоцити та макрофаги – робочі клітини імунної системи. Вірус використовує всі ресурси клітки, розмножується там, а клітина-хазяїн загибає.
Розмножений вірус виходить і проникає в сусідні клітини, руйнуючи імунітет. Процес триває довго, спочатку організм встигає продукувати (виробляти) нові макрофаги та лімфоцити, але це не може тривати безскінченно. Без лікування імунна система не може виконувати свої захисні функції, людина заражається будь-якою інфекцією, втрачає здатність протистояти і раковим клітинам.
Симптоми ВІЛ-інфекції
Інкубаційний період ВІЛ триває від чотирьох тижнів до трьох місяців (в одиничних випадках – до року).
Перші ознаки ВІЛ
ВІЛ-інфекція не має специфічних симптомів. Усі клінічні прояви можуть відноситися як до інших інфекційних та неінфекційних захворювань, так і до проявів вторинних захворювань, що розвиваються на тлі імунодефіциту.
Однак можна виділити лише основні симптоми гострої ВІЛ-інфекції, які проявляються в перші три тижні – три місяці від моменту інфікування:
- збільшення лімфатичних вузлів (найчастіше шийних і пахвинних);
- легка лихоманка (температура при ВІЛ частіше субфебрильна – від 37,1°C до 38,0°C);
- висип;
- запалення носових мигдалин і, як наслідок, біль у горлі;
- слабкість, безсоння; головні болі.
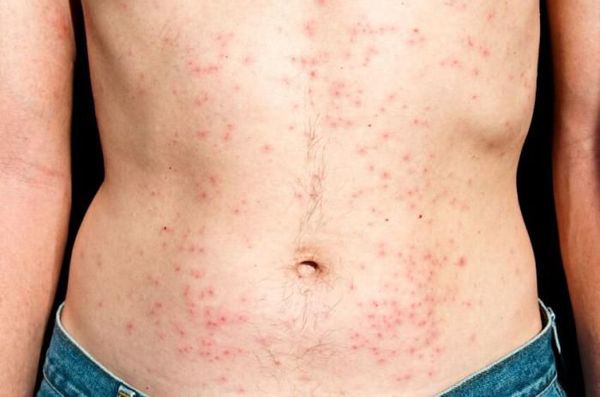
Висип при ВІЛ
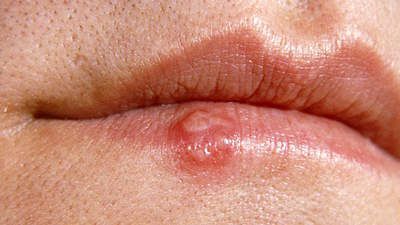
Герпетична інфекція
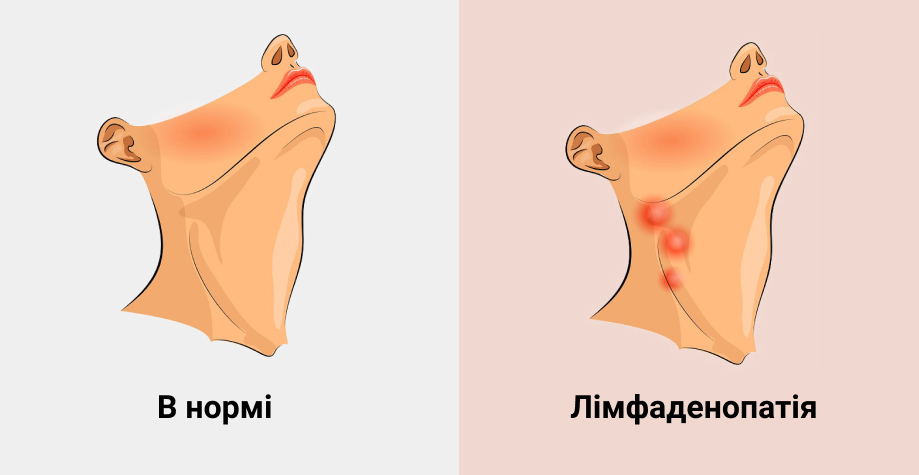
Збільшення лімфовузлів
Вищезгадані симптоми ВІЛ можуть спостерігатися приблизно у 30% хворих. Ще у 30-40% гостра ВІЛ-інфекція може протікати в більш важкій формі (з розвитком герпетичної інфекції, пневмонії, менингіту, енцефаліту), а приблизно у 30% не спостерігається.
Тривалість клінічних проявів у разі їх виникнення варіює від кількох днів до кількох місяців. Зазвичай симптоми ВІЛ тривають близько 2-3 тижнів, після чого всі прояви зникають. Виняток може складати збільшення лімфатичних вузлів, яке часто зберігається протягом усього захворювання. Не варто шукати у себе будь-які симптоми ВІЛ. Єдиний спосіб дізнатися про наявність або відсутність ВІЛ-інфекції – пройти лабораторне дослідження крові на антитіла до ВІЛ мінімум через три місяці після “ризикової” ситуації або на РНК ВІЛ мінімум через два місяці.
Причини ВІЛ інфекції
Джерело інфекції – завжди людина, хвора або ж носій. Один з різновидів вірусу вражає шимпанзе (диких) Африки. Інші тварини до вірусу несприйнятливі. Найбільшу небезпеку становлять біологічні рідини зараженої людини: кров, менструальні та вагінальні виділення, сперма. Інші середовища: сльози, слина, спинномозкова рідина – менш заразні. Для новонароджених становить загрозу грудне молоко хворої матері.
Класифікація та стадії розвитку ВІЛ-інфекції
Виділяють п’ять стадій інфікування:
- Стадія інкубації – фаза від моменту зараження до вироблення антитіл і/або появи реакції, представленої ознаками “гострої ВІЛ-інфекції”. Тривалість – від чотирьох тижнів до трьох місяців (у виняткових випадках – до року).
У середньому тривалість стадії інкубації складає від 3 до 6 місяців. Протягом цього періоду вірус у організмі людини активно розмножується, але не проявляє себе клінічно чи при лабораторному дослідженні на антитіла до ВІЛ. Однак людина на цій стадії вже заразна.
- Стадія первинних проявів – етап, який розпочинається відповідно через 3-6, максимум 12 місяців від моменту зараження. У цей період триває активне розмноження вірусу, і з’являється перший відповідь у вигляді вироблення антитіл або клінічних проявів. Тому другу стадію ВІЛ-інфекції можна виявити при здачі крові на антитіла до ВІЛ.
Стадія первинних проявів може бути безсимптомною (найчастіше), а також проявлятися у вигляді ряду неспецифічних ознак ВІЛ:
- субфебрильна температура;
- висип;
- збільшення лімфатичних вузлів;
- кандидоз слизової оболонки;
- герпетична інфекція;
- ангіна;
- пневмонія та інші прояви. Зазвичай вважають, що людина перебуває на стадії гострої ВІЛ-інфекції протягом 12 місяців від появи антитіл до ВІЛ.
- Субклінічна, або латентна, стадія ВІЛ – період сповільненого розмноження вірусу порівняно з попередніми стадіями. Антитіла до ВІЛ у крові продовжують виявлятися. Єдиний ознака ВІЛ – збільшення лімфатичних вузлів, яке не завжди виникає. Тривалість стадії без специфічного лікування – від 6 до 7 років (у випадках може варіюватися від 2 до 20 років).
- Стадія вторинних захворювань – фаза, на якій триває реплікація ВІЛ. Вона супроводжується активним вмиранням CD4-лімфоцитів і, відповідно, виснаженням імунної системи. Усе це стає причиною розвитку вторинних (включаючи опортуністичні) інфекційних та/або онкологічних захворювань:
- туберкульоз;
- кандидоз;
- саркома Капоші;
- оперізуючий герпес та інші хвороби. Тривалість цієї стадії залежить від захворювання, своєчасного застосування заходів та індивідуальних властивостей імунної системи.
- Стадія СНІДу (термінальна стадія) – фінальний етап перебігу ВІЛ-інфекції. Відбувається розвиток важких вторинних інфекцій, що загрожують життю, їх генералізація (поширення по всьому організму), розвиток онкологічних захворювань та ураження центральної нервової системи, яке може супроводжуватися неврологічними симптомами: розтріскування та забування, нездатність сконцентруватися, зміни в поведінці, головні болі, порушення настрою, порушення координації та труднощі при ходьбі.
При відсутності своєчасного призначення специфічного лікування стадія СНІДу настає у середньому через 10-12 років від моменту інфікування.
Діагностика ВІЛ-інфекції
Для діагностики ВІЛ-інфекції застосовується спеціальний імуноферментний аналіз (ІФА) 4-го покоління, що ґрунтується на реакції “антиген-антитіло”. Він дозволяє визначити наявність антитіл до ВІЛ у організмі людини. Відповідно, тест на ВІЛ буде достовірним лише після завершення періоду інкубації, тобто після того, як організм виробить достатню кількість антитіл (не раніше ніж четвертий тиждень після зараження). У більшості людей тест буде достовірним через три місяці, однак для виключення ВІЛ-інфекції на 100% необхідно здати аналіз через 6 і 12 місяців.
У випадку позитивного аналізу на ВІЛ той же зразок крові перевіряється в лабораторії ще раз: якщо результат знову позитивний, то потрібен тест іншого типу – імунний блоттинг. Позитивний результат імунного блоттингу (після позитивного результату ІФА) достовірний на 99,9%, що є максимально точним для будь-якого медичного тесту. Якщо ж імуноблот від’ємний, то робиться висновок, що перший тест був помилково позитивним, і ВІЛ у людини немає.
Прогресування ВІЛ Результат імуноблоту може інтерпретуватися як позитивний, від’ємний або невизначений (тобто наявність у імуноблоті принаймні одного білка до вірусу). Невизначений результат може спостерігатися, якщо аналіз зданий в період інкубації: зараження сталося нещодавно, тому в крові поки знаходиться невелика кількість антитіл до ВІЛ, але через певний час імуноблот стане позитивним. Також невизначений результат може виникнути при відсутності ВІЛ-інфекції та наявності деяких хронічних захворювань. У такому випадку імуноблот стане від’ємним, або буде виявлено причину невизначеного результату.
Лікування ВІЛ
Основний метод лікування – ВААРТ або високоактивна антиретровірусна терапія.
ВІЛ-терапія спрямована на зменшення можливості вірусу розмножуватися. Застосовуються різні інгібітори (блокатори): транскриптази – ферменту, що бере участь у синтезі ДНК; зворотної транскриптази; протеази – ферменту, що прискорює розщеплення білка; злиття – не дозволяє вірусу проникати в клітку. Ліки від ВІЛ – це завжди комбінація кількох препаратів. Використовуються не лише ВААРТ, а й допоміжні засоби: проти бактерій, грибків і інших вірусів, загальнозміцнюючі, вітаміни, фізіотерапія.
Одночасно з призначенням ліків лікар контролює вірусне навантаження та рівень лімфоцитів CD4 – антигенів, що свідчать про стан імунної системи (“клітки”). Опираючись на ці дані, а також стаж захворювання та загальний стан пацієнта, лікар підбирає оптимальну на даний час схему лікування.
Пацієнти, аккуратно приймають ліки і співпрацюють з лікарем, отримують шанс на 10-12 додаткових років життя. Повністю вилікувати інфекцію на даному етапі розвитку медицини неможливо. Неблагополучно протікає захворювання у асоціальних осіб, які ігнорують лікування. Іншого шляху врятувати своє життя, крім виконання медичних рекомендацій, не існує.
Особливість лікування ВІЛ-інфекції полягає у:
- необхідності щоденного довічного прийому препаратів (зазвичай, щонайменше трьох);
- контроль ефективності лікування у лікаря-інфекціоніста;
- спостереженні можливих небажаних явищ, пов’язаних із прийомом препаратів.
Ускладнення ВІЛ-інфекції
Ускладнення віл-інфекції – це вторинні інфекції, що розвиваються на тлі імунодефіциту. До таких захворювань відносяться:
- Кандидоз (слизова ротоглотка, дихальні шляхи, стравохід) – один з видів грибкової інфекції, спричинений мікроскопічними грибами роду Candida. Основні симптоми – біль у горлі, під час ковтання, білий сирий нальот на язиці та / або мигдалинах і твердому піднебінні, субфебрильна лихоманка.
- Оперізуючий герпес – вірусна інфекція, що характеризується односторонніми герпетичними висипаннями на шкірі з сильним більовим синдромом. Збудник – Varicella zoster, вірус родини герпесвірусів, який при першій зустрічі з організмом (зазвичай у молодому віці) спричиняє типову вітряну віспу. Лікування проводиться протигерпетичними препаратами.
- Туберкульоз – інфекційне захворювання, спричинене різними видами мікобактерій групи Mycobacterium. Основні симптоми – лихоманка, кашель, гіпергідроз (підвищена потовиділення, особливо вночі), одиночність. Для постановки діагнозу необхідно проведення рентгенографії легень або КТ легень, консультація фтизіатра. У ВІЛ-інфікованих осіб особливістю перебігу туберкульозу є його часта генералізація, тобто поширення на інші органи крім легень, що ускладнює лікування і, відповідно, погіршує прогноз.
- Саркома Капоші -багатоосередкова злоякісна пухлина, що вражає весь організм. Вона утворюється з ендотелію судин, їй властивий різкий клінічний перебіг. Переважно хвороба проявляється новоутвореннями шкіри, але також може вплинути на слизові оболонки, лімфосистему та внутрішні органи (перш за все, на легені та шлунково-кишковий тракт). Лікування повинно проводитися спільно з онкологом.
- Пневмоцистна пневмонія – атипова пневмонія, що характерна для осіб з імунодефіцитом. Основні симптоми – інтенсивна задишка і лихоманка. Для постановки діагнозу необхідно проведення КТ легень.
- Церебральний токсоплазмоз – паразитарне захворювання, яке також є характерним для осіб з вираженим імунодефіцитом, що проявляється утворенням численних очагів у мозку. Займає 2-3 місце серед опортуністичних інфекцій у хворих на СНІД. Має різну неврологічну симптоматику – головні болі, зниження пам’яті, епілептичні напади та інші прояви. Лікування проводиться спільно з неврологом.
Також можуть виникнути інші бактеріальні і вірусні інфекції та онкологічні захворювання.
Прогноз. Профілактика
При ранньому виявленні та своєчасному початку специфічного лікування тривалість життя людей, інфікованих ВІЛ, може не відрізнятися від середньої тривалості життя населення. Тому надзвичайно важливо якомога раніше почати спостереження та лікування у фахівця.
Профілактика ВІЛ
На жаль, наразі не існує вакцини від цієї інфекції.
Методи профілактики включають:
- захищені статеві контакти;
- використання стерильних інструментів для проведення різних маніпуляцій, що супроводжуються порушенням цілісності слизових та шкірних покривів;
- тестування на ВІЛ всього населення не рідше 1 разу на рік;
- обов’язкове обстеження на ВІЛ при плануванні вагітності, записі на облік у зв’язку з вагітністю, а також під час вагітності та перед пологами;
- обов’язковий прийом препаратів усім ВІЛ-інфікованим жінкам під час вагітності;
- прийом препаратів усім ВІЛ-інфікованим для зниження ймовірності передачі вірусу.
При позитивному результаті дослідження на антитіла до ВІЛ необхідно:
- звернутися в Центр з профілактики та боротьби зі СНІДом;
- отримати докладну інформацію про стан свого здоров’я, життя з ВІЛ та свої права та обов’язки;
- почати прийом препаратів;
- дотримуватися рекомендацій лікуючого лікаря.
Варто окремо відзначити, що люди, які живуть з ВІЛ, нічим не відрізняються від інших людей, окрім наявності в їх організмі вірусу.
Останнім часом серед ВІЛ-позитивних пацієнтів гомосексуальної орієнтації збільшилися випадки розвитку анального раку під впливом вірусу ВПЛ. Для його профілактики Інститут СНІДу штату Нью-Йорк рекомендує пацієнтам проходити скринінг на анальну дисплазію. Він включає:
- збір анамнезу;
- огляд та пальцеве ректальне обстеження;
- анальний тест Папаніколау – взяття зразка з анусу;
- колпоскопія.
На розвиток анального раку будуть вказувати біль і свербіж у області анусу, кров’янисті виділення, нестійкість калу, виразки та вузлики в періанальній зоні. Щоб усунути ускладнення, варто звернутися до колопроктолога.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |