Синдром розладу гемостазу (ДВС) – це стан, пов’язаний з гіперстимуляцією та дефіцитом резервів системи згортання крові, що призводить до розвитку тромботичних, мікроциркуляторних та геморагічних порушень.
У випадках ДВС спостерігається петехіально-гематомна висипка, підвищена кровоточивість, дисфункція органів, а в гострих випадках – розвиток шоку, гіпотонії, сильних кровотеч, органова дисфункція нирок (ОДН) і органова дисфункція печінки (ОПН).
Діагноз встановлюється за характерними ознаками та лабораторними тестами системи гемостазу. Лікування ДВС спрямоване на корекцію гемодинаміки та порушень системи згортання крові (антиагреганти, антикоагулянти, ангіопротектори, гемотрансфузія, плазмаферез та інше).
Патогенез
Нестійкість гемостазу при ДВС-синдромі виникає за рахунок гіперстимуляції згортальної та швидкого виснаження антикоагулянтної та фібринолітичної систем гемостазу.
Розвиток ДВС-синдрому обумовлюється різними факторами, які з’являються в кров’яному руслі та безпосередньо активують процес згортання, або здійснюють це через медіатори, що впливають на ендотелій. У якості активаторів ДВС-синдрому можуть виступати токсини, ферменти бактерій, навколоплідні води, імунні комплекси, стресові катехоламіни, фосфоліпіди, зниження серцевого викиду та кровотоку, ацидоз, гіповолемія та інші.
Розвиток ДВС-синдрому відбувається з послідовною зміною 4 стадій.
І – початкова стадія гіперкоагуляції та внутрішньосудинної агрегації клітин. Обумовлена викидом в кров тканинового тромбопластину або речовин, які мають тромбопластиноподібну дію та запускають внутрішній та зовнішній шляхи згортання. Може тривати від кількох хвилин і годин (при гострій формі) до кількох днів і місяців (при хронічній).
ІІ – стадія прогресуючої коагулопатії споживання. Характеризується дефіцитом фібриногену, кров’яних пластинок та плазмових факторів внаслідок їхнього надмірного витрату на тромбоутворення та недостатнього відновлення.
ІІІ – критична стадія вторинного фібринолізу та вираженої гіпокоагуляції. Відзначається розбалансування гемостатичного процесу (афібриногенемія, накопичення патологічних продуктів, руйнування еритроцитів) з уповільненням згортання крові (до повної неспроможності до згортання).
ІV – стадія відновлення. Спостерігаються або залишкові осередкові дистрофічні та некротичні зміни в тканинах тих чи інших органів і одужання, або ускладнення у вигляді гострої органної недостатності.
Причини ДВС-синдрому
ДВС-синдром розвивається на тлі захворювань, що супроводжуються пошкодженням тканин, ендотелію судин і клітин крові, супроводжуються мікрогемодинамічними порушеннями та зсувом гемостазу в бік гіперкоагуляції. Основною причиною ДВС-синдрому є септичні ускладнення бактеріальних та вірусних інфекцій, шок будь-якого походження. ДВС-синдром часто супроводжує акушерську патологію – важкий гестоз, передлежання та передчасне відшарування плаценти, внутрішньоутробна загибель плода, емболія амніотичною рідиною, ручне відокремлення плаценти, атонічна маткова кровотеча, а також операція кесарів розтин.
Розвиток тромбогеморагічного синдрому можуть викликати метастазуючі злоякісні пухлини (рак легенів, рак шлунка), обширні травми, опіки, серйозні хірургічні втручання. Нерідко ДВС-синдром супроводжує трансфузію крові та її компонентів, трансплантацію тканин і органів, протезування судин і клапанів серця, застосування штучного кровообігу.
Сприяти виникненню ДВС-синдрому можуть серцево-судинні захворювання, що супроводжуються гіперфібриногенемією, збільшенням в’язкості та зниженням текучості крові, механічною перешкодою кровотоку атеросклеротичними бляшками. До ДВС-синдрому можуть призводити прийом медикаментів (оральні контрацептиви, ристоміцин, діуретики), гострі отруєння (наприклад, від укусу змії) та гострі алергічні реакції.
Класифікація ДВС-синдрому
За вираженістю та швидкістю розвитку ДВС-синдром може бути гострим (включаючи миттєвий), підгострим, хронічним та рецидивуючим.
Гостра форма тромбогеморагічного синдрому виникає при масивному викиді в кров тромбопластина та подібних йому факторів (при акушерській патології, обширних операціях, травмах, опіках, синдромі тривалого стиснення тканин). Вона характеризується прискореною зміною стадій ДВС-синдрому та відсутністю нормального захисного антикоагуляційного механізму. Підгостра та хронічна форми ДВС-синдрому пов’язані з обширною зміною поверхні ендотелію судин (наприклад, унаслідок атеросклеротичних відкладень), яка виступає в ролі активуючої речовини.
ДВС-синдром може проявлятися локально (обмежено, в одному органі) та генералізовано (з ураженням кількох органів або всього організму).
За компенсаторним потенціалом організму можна виділити компенсований, субкомпенсований та декомпенсований ДВС-синдром. Компенсована форма протікає безсимптомно, мікротромби лізуються за рахунок посилення фібринолізу, фактори згортання відновлюються з резервів та шляхом біосинтезу. Субкомпенсована форма проявляється у вигляді гемосиндрому середньої важкості; декомпенсована – характеризується каскадними реакціями реактивного фібринолізу, нестійкістю коагуляційних процесів, неспроможністю крові згортатися.
ДВС-синдром може протікати з однаковою активністю прокоагулянтного та судинно-тромбоцитарного ланцюгів гемостазу (змішаний патогенез) або з переважанням активності одного з них.
Симптоми ДВС-синдрому
Клінічні прояви ДВС-синдрому визначаються швидкістю розвитку та поширеністю ураження, стадією процесу, станом компенсаторних механізмів та накладанням симптомів хвороби-індуктора. В основі ДВС-синдрому лежить комплекс тромбогеморагічних реакцій та дисфункція органів.
При гострій маніфестній формі швидко (за кілька годин) розвивається генералізований ДВС-синдром, для якого характерне шоковий стан з гіпотонією, втратою свідомості, ознаками набряку легенів та гострої дихальної недостатності. Гемосиндром проявляється наростаючою кровоточивістю, масивними та обширними кровотечами (легеневими, матковими, назальними, шлунково-кишковими). Характерно розвиток очагів ішемічної дистрофії міокарда, панкреонекрозу, ерозивно-виразкового гастроентериту. Миттєвий характер ДВС-синдрому властивий емболії околоплідними водами, коли коагулопатія стрімко (протягом кількох хвилин) переходить у критичну стадію, супроводжуючись кардіопульмонарним та геморагічним шоком. Смертність матері та дитини при цій формі ДВС-синдрому наближається до 80%.
Підгостра форма ДВС-синдрому має локальний характер з більш благоприятним перебігом. Незначний або помірний гемосиндром проявляється петехіальною або слизовою геморагічною сипом, синцями та гематомами, посиленою кровоточивістю з місць ін’єкцій та поранень, кровотеченнями з слизових оболонок (іноді – “кровавий пот”, “кроваві сльози”). Шкіра набуває блідого вигляду, мармуровості, стає холодною на дотик. У тканинах нирок, легень, печінки, наднирників, ШКТ розвиваються набряки, гостре полнокров’я, внутрішудинна коагуляція, поєднання очагів некрозу та множинних крововиливів. Найпоширеніша – хронічна форма ДВС-синдрому часто має безсимптомний перебіг. Але з прогресуванням фонового захворювання зростають прояви геморагічного діатезу та порушення функції органів.
ДВС-синдром супроводжується астенічним синдромом, поганим загоєнням ран, долученням гнійної інфекції, розвитком келоїдних рубців. До ускладнень ДВС-синдрому відносяться гемокоагуляційний шок, гостра дихальна недостатність, ОПН, некроз печінки, виразкова хвороба шлунка, інфаркт кишечника, панкреонекроз, ішемічний інсульт, гостра післягеморагічна анемія.
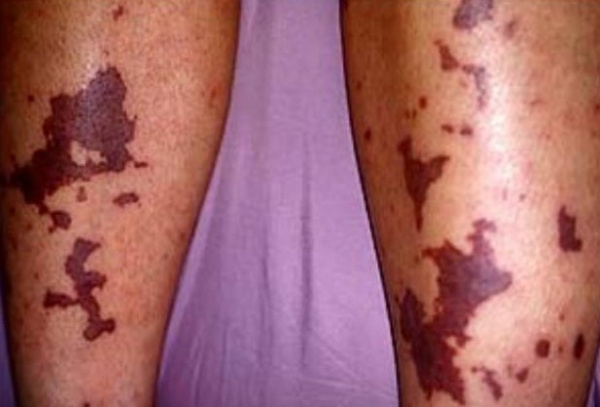
Геморагічні елементи на шкірі при ДВС-синдромі
Діагностика
Для діагностики ДВС-синдрому використовуються лабораторні тести: вимірювання антитромбіну III (норма 71–115%) – його рівень знижується. Паракоагуляційний протаміновий тест. Дозволяє визначити мономери фібрину у плазмі крові. При ДВС-синдромі він стає позитивним. Визначення D-димера фібринового розпаду, що утворюється в результаті впливу на фібринові згустки плазміну. Наявність названого фрагмента вказує на фібриноліз (наявність плазміну та тромбіну). Цей тест є дуже специфічним для підтвердження діагнозу ДВС-синдрому. Визначення фібринопептиду А. Дозволяє встановити продукти розпаду фібриногену. Рівень цього пептиду при ДВС-синдромі підвищений, що пов’язано з активністю тромбіну. Один із методів діагностики ДВС-синдрому – дослідження коагулограми. Також визначають кількість тромбоцитів у периферичній крові, проводять дослідження коагулограми. Основні критерії ДВС-синдрому: протромбіновий час – більше 15 секунд (норма – 10–13 секунд); фібриноген плазми – менше 1,5 г/л (норма – 2,0–4,0 г/л); тромбоцити – менше 50 х 109/л (норма – 180–360 х 109/л). ДВС-синдром проявляється розвитком різноманітних кровотеч (із ясен, шлунково-кишкового тракту, носа), утворенням масивних гематом на місцях ін’єкцій і т. д.
Лікування ДВС-синдрому
Успіх лікування ДВС-синдрому можливий при його ранній діагностиці. Активні лікувальні заходи потрібні при вираженій симптоматиці у вигляді кровотеч і органної недостатності. Хворих на ДВС-синдром слід госпіталізувати в інтенсивну терапію і, за необхідності, проводити ІВЛ, активну протишокову терапію. При малосимптомному ДВС-синдромі основним є лікування основної патології, корекція параметрів гемодинаміки та функціональних порушень органів.
Гострий ДВС-синдром вимагає негайного усунення його первинної причини, наприклад, екстреної родорозрішення, гістеректомії – при акушерській патології, антибіотикотерапії – при септичних ускладненнях. Для ліквідації гіперкоагуляції показане введення антикоагулянтів (гепарину), дезагрегантів (діпіридамолу, пентоксифіліну), фібринолітиків. Хворі мають перебувати під постійним динамічним контролем показників гемостазу.
У якості замісної терапії при ДВС-синдромі використовуються трансфузії свіжої замороженої плазми, тромбоцитарної або еритроцитарної маси (при падінні рівня тромбоцитів або Hb); кріопреципітату (при серцевій недостатності), фізрозчину. При кровотечах, що загрожують життю, можливе призначення антфібринолітичних засобів (амінокапронової к-ти, інгібіторів протеаз). При шкірних геморагіях і ранах накладаються пов’язки з етамзилатом, гемостатичною губкою.
За показаннями застосовують кортикостероїди, оксигенотерапію, плазмаферез. Для відновлення мікроциркуляції і порушених функцій органів призначають ангіопротектори, ноотропні препарати, посиндромну терапію. У випадку ОПН проводять гемодіаліз, гемодіафільтрацію. При хронічному ДВС-синдромі доцільне використання дезагрегантів, вазодилататорів, у післяопераційному періоді – гепаринотерапії.
Ускладнення
Основні ускладнення ДВС-синдрому: респіраторний дистрес-синдром; гостра гепаторенальна недостатність; гемокоагуляційний шок; масивні кровотечі; анемічна кома; виражена постгеморагічна анемія. ДВС-синдром є надзвичайно небезпечною патологією, розвиток якої супроводжується високою смертністю. Без лікування загибає практично 100% пацієнтів з ДВС-синдромом. Активно проводима інтенсивна терапія дозволяє знизити показник смертності до 20%.
Прогноз і профілактика ДВС-синдрому
Прогноз ДВС-синдрому – варіативний, залежить від основного, етіологічно значущого захворювання, тяжкості порушень гемостазу та своєчасності розпочатого лікування. При гострому ДВС-синдромі не виключений летальний випадок внаслідок неконтрольованої значної крововтрати, розвитку шоку, гострої ниркової недостатності, гострої дихальної недостатності, внутрішніх крововиливів.
Профілактика ДВС-синдрому полягає в виявленні пацієнтів групи ризику (особливо, серед вагітних та осіб похилого віку), лікуванні фонового захворювання.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |