Легенева гіпертензія – стан, що виникає внаслідок підвищення кров’яного тиску у системі легеневих артерій. В основному не є самостійним захворюванням, а з’являється як наслідок патології серцево-судинної або дихальної системи. Характеризується поступовим прогресуючим перебігом і зрештою призводить до розвитку патологічних змін у правих відділах серця. На пізніх стадіях формується правошлуночкова недостатність, яка може призвести до смерті.
Діагноз “легенева гіпертензія” ставлять при середньому тиску в легеневій артерії більше 25 мм рт.ст. у спокої, виміряного при надмірній катетеризації серця.
Етіологія та патогенез
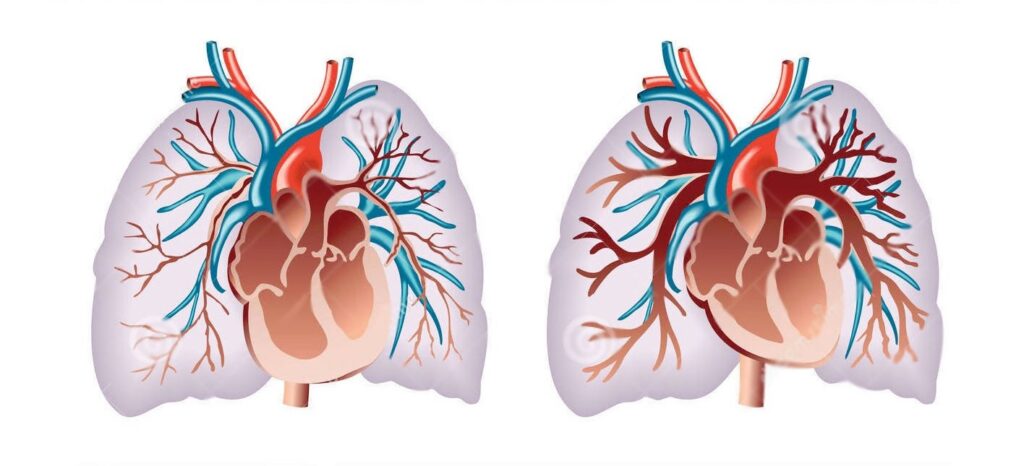
Що таке легенева гіпертензія та чому вона виникає? Захворювання є поліетиологічним, тобто викликається безліччю причин, що так чи інакше призводять до підвищення тиску в судинах малого кола кровообігу – легеневому стовбурі, легеневих венах та артеріях, мікроциркуляторному руслі паренхіми легень, а також у правому шлуночку серця.
Говорячи про вторинну гіпертензію, яка виникає як ускладнення основного захворювання, основними причинами називають вади серця, як вроджені, так і набуті: мітральний стеноз і недостатність мітрального клапана, стеноз або недостатність трикуспідального клапана, дефекти клапанного апарату напівмісячних клапанів, дефект міжпередсердної або міжшлуночків перегородки – незарощення овального отвору.
Однією з найчастіших причин є серцева недостатність, набута внаслідок інфаркту, коли насосна функція серцевого м’яза вже не може адекватно корелювати із опором периферичних м’язів. Це призводить до застійних процесів у камерах серця, а артеріальний та легеневий тиск зростають. До аналогічних наслідків можуть призводити запальні захворювання серця, зокрема викликані інфарктом, тобто міокардит, ендокардит, запалення серцевої сумки. Вони знижують скорочувальну силу міокарда.
Причиною хронічної гіпертензії часто є запальні захворювання паренхіми легені, зокрема, пневмонії, а також дифузні захворювання сполучної тканини.
Гостра ЛГ найбільш небезпечна, вона виникає через гостру лівошлуночкову недостатність, тромбозу в системі легеневої артерії (ТЕЛА – тромбоемболія легеневої артерії, хоча залежно від калібру закупореної судини може розвиватися і хронічна тромбоемболічна гіпертензія), а також респірат .
Розвиток первинної легеневої гіпертензії може бути зумовлено генетично. Спровокувати оклюзію артеріол може навіть звичайна вірусна інфекція, якщо відсутня нормальна реакція клітин легенів на ушкоджуючі агенти.
Класифікація
Існує безліч класифікацій легеневої гіпертензії, які розрізняють ЛГ на основі етіології, рівня артеріального тиску в малому колі та вираженості симптоматики.
Спочатку захворювання поділяється на дві великі групи:
Первинна ЛГ– зустрічається вкрай рідко і передається у спадок, характеризується швидким розвитком і в короткі терміни призводить до смерті.
Вторинна ЛГ – виникає як наслідок інших патологій.
Залежно від ступеня збільшення тиску в судинах легень виділяють три ступені легеневої гіпертензії:
Легенева Гіпертензія 1-го ступеня. Характеризується збільшенням легеневого тиску в малому колі кровообігу вище 25-45 мм рт. ст.
Легенева Гіпертензія 2-го ступеня. Тиск у системі легеневих артерій досягає значень, що знаходяться в межах від 45 до 65 мм рт. ст.
Легенева Гіпертензія 3-го ступеня. Артеріальний тиск досить високий, перевищує 65 мм рт. ст.
Залежно від вираженості клінічної картини легеневу гіпертензію поділяють на класи:
- Перший. Характеризується незначним підвищенням тиску в судинах легень, причому загальний стан хворих задовільний. Поява задишки, запаморочення, біль у грудній клітці, слабкості відбувається лише за вираженої фізичної активності.
- Другий. Включає пацієнтів, у яких у стані спокою симптоми патології не виявляються, а при помірному фізичному навантаженні розвиваються задишка, слабкість, запаморочення та інші симптоми.
- Третій. У хворих з’являється значне погіршення самопочуття, навіть незначне навантаження призводить до розвитку негативної симптоматики. Четвертий. Характеризується появою симптомів захворювання навіть у стані спокою.
Причини легеневої гіпертензії
Легенева гіпертензія поділяється на п’ять груп, залежно від причини.
Група 1: легенева артеріальна гіпертензія.
Причини включають:
- Невідома причина (ідіопатична легенева артеріальна гіпертензія).
- Генетична мутація (спадкова легенева артеріальна гіпертензія).
- Вживання деяких рецептурних дієтичних препаратів чи заборонених препаратів.
- Проблеми із серцем від народження (вроджена вада серця).
- Інші стани, такі як захворювання сполучної тканини (склеродермія, вовчак та ін), ВІЛ-інфекція або хронічне захворювання печінки (цироз).
Група 2: легенева гіпертензія, спричинена лівостороннім пороком серця.
Причини включають:
- Лівостороннє захворювання серцевого клапана.
- Відмова нижньої лівої камери серця (лівого желудочка).
Група 3: легенева гіпертензія, спричинена захворюванням легень.
Причини включають:
- Хронічна обструктивна хвороба легень.
- Легеневий фіброз.
- Обструктивне апное уві сні.
- Тривале перебування на великій висоті у людей, які схильні до більш високого ризику легеневої гіпертензії.
Група 4: тромбоемболічна легенева гіпертензія, спричинена хронічними тромбами.
Причини включають:
- Хронічні тромби у легенях (легенева емболія).
- Інші порушення зсідання крові.
Група 5: вторинна легенева гіпертензія, спричинена іншими захворюваннями.
Причини включають:
- Захворювання крові.
- Запальні захворювання.
- Порушення обміну речовин, включаючи хворобу накопичення глікогену.
- Захворювання нирок.
- Пухлини, що давлять на легеневі артерії.
- Синдром Ейзенменґера.
Діагностика
Постановка діагнозу первинної легеневої гіпертензії утруднена, оскільки симптоми неспецифічні, а поширеність хвороби незначна. Обстеження проводить лікар-кардіолог, терапевт. Пацієнти скаржаться на слабкість, задишку, загрудинний біль. При збиранні анамнезу нерідко визначається наявність провокуючого фактора (вірусної інфекції, вагітності, пологів) та сімейної обтяженості. З метою уточнення діагнозу, виключення серцевих вад, рецидивуючої ТЕЛА, ХОЗЛ та захворювань міокарда здійснюється:
- Фізичне дослідження. У ході огляду виявляється акроціаноз (синюшність шкіри). Правошлуночкова серцева недостатність проявляється набуханням вен шиї, набряками кінцівок, накопиченням рідини в органах очеревини. Аускультація серця виявляє акцент другого тону над легеневою артерією, пансистолічний шум, шум Стілла.
- Інструментальна діагностика. За результатами ЕКГ ЕОС відхиляється праворуч, правий серцевий шлуночок та передсердя гіпертрофовані, дилатовані. При фонокардіографії діагностується гіпертензія, гіперволемія легеневого кола кровообігу. При рентгенографії ОГК ліва гілка та стовбур легеневої артерії вибухають, коріння легень розширено, праві структури серця збільшені. Шляхом катетеризації серця вимірюється тиск крові всередині артерії легень, оцінюється хвилинний об’єм крові, загальний легеневий судинний опір. Діагноз ПЛГ підтверджується при ДЛАср. від 25 мм. рт. ст. може спокою чи нижче 30 мм .рт. ст. із навантаженням, ДЗЛА не вище 15 мм. рт. ст., ОЛСС щонайменше 3 мм рт. ст./л/хвилину.
- Лабораторні аналізи. Призначається клінічне та біохімічне дослідження крові, тест на тиреоїдні гормони, антикардіоліпінові антитіла, D-димер, антитромбін III та протеїн C. Результати дозволяють диференціювати серцево-судинні захворювання, наприклад, виключити тромбофілію. При ПЛГ можливе визначення низького титру антикардіоліпінових антитіл.
Лікування легеневої гіпертензії
Основою терапії ЛГ є усунення причин первинної патології. Далі терапевтичні заходи спрямовані на зниження кров’яного тиску в малому колі до норми та запобігання можливим ускладненням.
Згідно з клінічними рекомендаціями хворим на ЛГ в першу чергу призначають судинорозширюючі препарати. Вони розслаблюють гладкі м’язи судин, тим самим збільшуючи їх просвіт. Недоліком є те, що ефективність цих лікарських засобів виражена лише на початкових стадіях хвороби. На етапах оклюзії та облітерації вони вже недостатньо дієві, тому не використовуються.
На пізніх стадіях терапії призначають препарати з групи антикоагулянтів та антиагрегантів. Вони знижують в’язкість крові, тим самим покращуючи її реологічні властивості.
При вираженій задишці та гіпоксії пацієнтам призначають інгаляційну терапію з чистим киснем. Цей метод найчастіше використовують при гострих станах.
Лікувати легеневу гіпертензію народними засобами не можна: це вкрай небезпечний стан, який може призводити до серйозних ускладнень. Альтернативні методи лікування можуть бути використані з метою підтримки та зміцнення загального самопочуття пацієнта та у складі комплексної терапії основного захворювання.
Прогноз у пацієнтів із легеневою гіпертензією несприятливий. Без лікування хворі на ЛГ живуть у середньому до 2,5 року. Сучасні методи терапії дозволяють призупинити прогрес захворювання за умови ліквідації першопричини патології.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |