Кон’юнктивіт – це запалення слизової оболонки ока (кон’юнктиви), спричинене алергічною реакцією, бактеріями, вірусами, травмою або потраплянням в око чужорідного тіла. Хвороба проявляється набряком, почервонінням, водянистими або гнійними виділеннями.
Патогенез кон’юнктивіту
Поверхневі тканини ока мають свою нормальну мікрофлору, до якої входять стафілококи, стрептококи та інші мікроорганізми. У нормі вони знаходяться в рівновазі й не викликають дискомфорту. Захворювання виникає через зниження бар’єрних властивостей, збільшення кількості мікробів або заселення іншими небезпечними паразитами.
Зміна мікрофлори в кон’юнктиві може бути викликана тертям очей брудними руками, зносом м’яких контактних лінз, тривалим прийомом місцевих антибіотиків, впливом хлору в басейні під час плавання.
Кон’юнктива виконує захисні, зволожуючі, трофічні і бар’єрні функції. Порушення цього бар’єра може призвести до зараження.
Вторинний захист включає імунні механізми, які здійснюються судинною системою, імуноглобулінами сльозної плівки, антибактеріальним ферментом лізоцимом, а також промивальним дією сльози під час моргання. Кон’юнктива, як і будь-яка тканина, реагує на чужорідну речовину запальною реакцією.
Запалення — відповідь організму на ушкодження, під час якого здійснюється перехід білків плазми та лейкоцитів крові з мікроциркуляторних судин в осередок ушкодження.
Симптоми кон’юнктивіту
Основні симптоми захворювання:
- почервоніння;
- сльозотеча;
- відчуття наявності чужорідного тіла в оці та печіння.
Якщо втягується рогівка, пацієнта турбує:
- біль в оці;
- фотобоязнь;
- спазм віку.
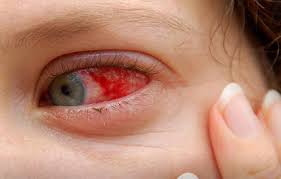
Почервоніння ока при кон’юнктивіті
Захворювання починається з одного ока, потім може переходити на інше. Іноді з’являються плівки сірого кольору, які легко знімаються ватною паличкою.
Для кожного виду кон’юнктивіту характерне своє виділення. Водянисте виділення типове для вірусних і алергічних кон’юнктивітів, гнійне – для запалення бактеріального походження.
Види кон’юнктивіту
Особливості проявів різних видів захворювання представлені у таблиці:
| Вид кон’юнктивіту | Прояви |
| Бактеріальний | Починається гостро, відділення гнійні, іноді стікають через край віку і застигають на війках. Симптоми відрізняються залежно від збудника: – гонокок — захворювання починається гбурхливо з ураженням рогівки, можливе утворення виразки, без лікування швидко прогресує та переходить на друге око; у новонароджених може розвинутися з другого дня після народження — запалюються обидва ока, віки м’які, набряклі, виділення гнійне з комочками крові кольору “м’ясних помиїв”; – синегнійна паличка — характерне рясне гнійне виділення, виражений набряк, червоність віку, можливе ураження рогівки до утворення виразки; – хламідії — тривалий перебіг, багато великих та зрілих фолікулів з подальшим їх розпадом та утворенням рубцевої тканини, рогівниця затемнюється, проявляються поверхневі судини. |
| Вірусний | – Починається з одного ока, через кілька днів втягується друге око; – Почервоніння, виразна сльозотеча, слизове виділення; – Часом запалюються верхні дихальні шляхи і підвищується температура; – У слизовій оболонці можливий крововилив і утворення плівок, які можна видалити ватним тампоном; – З’являються сосочки і фолікули; – В кінці першого тижня на рогівці формуються круглі точкові невеликі утворення, які довго не розсмоктуються; – Збільшуються підвушні лімфатичні залози. |
| Алергічний | – Почервоніння; – Печіння; – Свербіж під повіками; – Фотофобія; – Сильний набряк; – Утворення сосочків і фолікулів різних розмірів; – По краях рогівки з’являються поверхневі інфільтрати (згущення клітинних елементів з домішкою крові та лімфи). |
Діагностика кон’юнктивіту
Діагностика включає збір анамнезу, проведення ретельного огляду з виявленням клінічних ознак, лабораторні обстеження та диференційний діагноз.
- Визначення захворювання завжди починається зі збору анамнезу і включає наступні запитання:
- коли почалась хвороба;
- як давно з’явилася почервоніння очей;
- який характер виділення і його кількість;
- чи є біль, печіння, фотофобія та розмитість зору;
- чи були травми;
- чи є відчуття засміченості очей і чужого тіла;
- чи використовує пацієнт м’які контактні лінзи;
- чи були раніше проблеми з очима;
- чи був недавній контакт з інфікованим хворим або відвідування ендемічних ділянок (Індія, Північна Африка, Південно-Східна Азія), чи переносив пацієнт запалення органів НЗ, ЛОР-органів та верхніх дихальних шляхів;
- чи є супутні захворювання, застосовував чи застосовує пацієнт зараз або недавно медикаментозні препарати, зокрема, звертають увагу на тривале лікування місцевими кортикостероїдами.
- Починаючи огляд на щілинній лампі, лікар звертає увагу на стан очей в цілому, ступінь червоніння і набряку слизової кон’юнктиви, колір виділення, наявність плівок і крововиливів. При підозрі на наявність чужорідного тіла показаний виворот повіки. Обов’язково проводиться тест з флуоресцеїновою тест-смугою, яка фарбує тільки пошкоджені клітини епітелію і застосовується для визначення ураження рогової оболонки, особливо її периферійної частини. Також лікар вимірює внутрішньоочне тиск (при відсутності рясного гнійного виділення та виразки рогівки).
- Важливу роль у виявленні збудника відіграють лабораторні обстеження. Для цього під місцевим знеболенням береться зіскоб з кон’юнктивальної порожнини. Це робиться для виявлення патогенних мікроорганізмів і визначення чутливості до антибіотиків. Метод цитології за Романовським — Гімзе корисний для визначення внутріклітинних хламідій. Полімеразна ланцюгова реакція, імуноферментний аналіз дозволяють виявляти бактерії, віруси та грибки. Крім того, характер запальної реакції відображається і на клітинній відповіді. При вірусних інфекціях переважають лімфоцити, при бактеріальних — нейтрофіли, при алергічних реакціях — еозинофіли.
- Диференційний діагноз проводять з наступними станами:
- гострий приступ глаукоми;
- запалення повік, чир;
- гострий дакріоцистит;
- крововилив під кон’юнктивою;
- склерит;
- кератит;
- іридоцикліт;
- флегмона орбіти.
Неінвазивні дослідження у вигляді комп’ютерної томографії або рентгенографії не відіграють значної ролі. Їх проводять тільки у разі підозри наявності основних захворювань, таких як синусит, гайморит, абсцес
Лікування кон’юнктивіту
Лікування залежить від типу захворювання. Якщо кон’юнктивіт викликаний бактеріальною інфекцією, призначаються антибактеріальні краплі. Антибіотики не лікують інфекцію, викликану вірусом або алергією.
При алергічному кон’юнктивіті показані певні очні краплі, які допомагають при свербінні та набряклості.
Окрім антибіотиків, до схеми лікування входять нестероїдні протизапальні препарати та кортикостероїди, замінники сльози, препарати, що розширюють зіницю, а при ураженні рогівки застосовуються загоювальні засоби.
Мета лікування полягає в ліквідації клінічних проявів, усуненні збудника і запобіганні ускладненням.
Важливе правило лікування — не накладати пов’язку. Під пов’язкою неможливі мигальні рухи повік, що сприяють виведенню з кон’юнктивальної порожнини гнійних виділень. Це створює умови для розвитку мікробної флори та ускладнень з боку рогівки.
Для промивання порожнини від виділень використовуються розчини антисептиків:
- розчин фурациліну у розведенні 1:5000;
- перманганату калію 1:5000;
- мірамістин 0,01%;
- піклоксидину гідрохлорид.
При лікуванні бактеріальної інфекції застосовують антибіотики у формі очних крапель. Однак при їх призначенні лікар повинен враховувати, що захворюваність золотистим стафілококом з множинною лікарською стійкістю останніми роками продовжує зростати. Кратність і тривалість закапування крапель підбирається індивідуально. Кон’юнктивіти, збудниками яких є синьогнійна паличка, гонокок і хламідії, вимагають лікування в умовах стаціонару.
До ефективних антибактеріальних препаратів відносяться:
- аміноглікозиди (тобраміцин);
- макроліди (азитроміцин);
- фторхінолони — дослідження показали, що препарати з цієї групи були найбільш ефективними проти бактерій (моксифлоксацин, гатифлоксацин, ципрофлоксацин).
При кератиті можливе застосування очних мазей (колбіоцин, флоксал), які краще накладати на ніч за нижню повіку. На додаток до антибіотиків, залежно від ступеня вираженості, можна додавати антисептики (окомістин, вітабакт).
Протизапальна терапія для зняття набряку і зменшення запалення включає:
- при виявленому збуднику призначаються кортикостероїди (дексаметазон);
- в іншому випадку — нестероїдні протизапальні засоби (диклофенак, індометацин, непафенак, бромфенак).
З розвитком кератиту до препаратів додаються:
- засоби, що розширюють зіницю (тропікамід, атропін) для запобігання можливому розвитку іридоцикліту;
- загоювальні засоби (дексапантенол, солкосерил).
При вірусному кон’юнктивіті, якщо не приєдналася вторинна інфекція, замість антибіотиків призначаються препарати інтерферону (офтальмоферон) і мазь ацикловір. Якщо на слизовій утворилася плівка, її слід обережно видалити ватною паличкою.
Терапія алергічних станів включає:
- прийом системних антигістамінних ліків (кларитин, супрастин, дифенгідрамін);
- місцеві очні краплі (олопатадин, азеластин) для зняття специфічних симптомів, таких як свербіж, світлобоязнь, набряк, сльозотеча;
- при вираженості клінічної картини призначають глюкокортикостероїди (дексаметазон).
Для підтримки постійності фізіологічного середовища кон’юнктиви застосовують препарати штучної сльози (“Стиллавіт”, “Хіло-Комод”, “Систейн”).
Ускладнення кон’юнктивіту
Ускладнення кон’юнктивіту можуть варіюватися від легкого подразнення рогівки до важкої втрати зору.
Причинами ускладнень можуть бути:
- самостійне лікування при відсутності точного діагнозу та недотримання рекомендацій лікаря;
- неправильне лікування — для кожної форми інфекції потрібна певна група препаратів, наприклад, противірусними засобами не вилікувати бактеріальний кон’юнктивіт;
- приєднання іншого збудника — іноді на фоні вірусної інфекції приєднується бактеріальна флора;
- ослаблений імунний захист;
- відсутність гігієни;
- пізнє звернення до офтальмолога — пацієнти часто звертаються до лікаря з уже наявними ускладненнями;
- надзвичайно патогенні мікроби, такі як хламідії, гонокок та синьогнійна паличка.
Ускладнення кон’юнктивіту:
- кератит (запалення рогівки);
- блефарит (запалення повік);
- рубцеві зміни;
- запалення глибших структур (наприклад, судинної оболонки);
- синдром сухого ока.
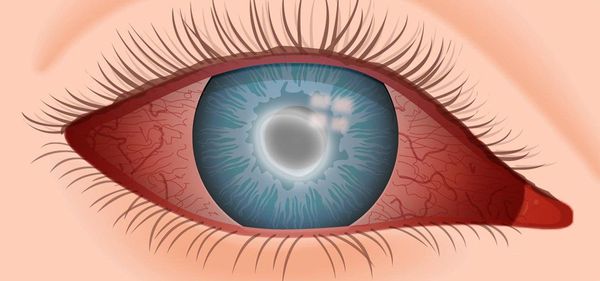
Кератит — це пошкодження рогівки, для якого характерні біль, світлобоязнь і спазм повік. При захворюванні втрачається прозорість рогової оболонки і знижується гострота зору. Іноді відбувається розпад тканини з виникненням виразки, що свідчить про розвиток захворювання. Виразка рогівки є серйозним ускладненням, при якому може розвинутися рубцеве помутніння і статися розрив оболонки з випадінням внутрішніх структур очного яблука. Якщо вчасно не вилікувати це захворювання, високий ризик розвитку ендофтальміту — запалення внутрішніх оболонок ока.
Хронічний кон’юнктивіт є провокуючим фактором для розвитку запалення повік. Супроводжується почервонінням і потовщенням країв повік, печінням і болем, важкістю повік, чутливістю до світла. Рубцювання кон’юнктиви призводить до її вкорочення, потовщення та зміни країв повік. Також деформуються контури повік і починають неправильно рости вії, порушується трофіка слизової з подальшим розвитком синдрому сухого ока. Якщо в процес залучаються внутрішні оболонки ока, розвивається іридоцикліт — запалення судинної оболонки і сітківки, що характеризується болем, зниженням зору та світлобоязню. Відмінна риса захворювання — це виникнення спайок між зіницею і кришталиком з можливим розвитком вторинної глаукоми (підвищення внутрішньоочного тиску з подальшою загибеллю нервових волокон сітківки і втратою зору).
Іншим небезпечним ускладненням є хориоретиніт — запалення заднього відділу судинної оболонки. Призводить до безболісного зниження зору, появи спалахів світла і темних плям перед очима та спотворення предметів.
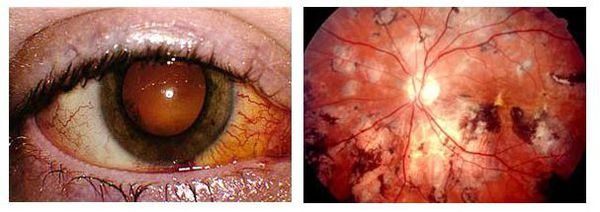
Хоріоретиніт
Тип ускладнень залежить від форми кон’юнктивіту:
- гонокок призводить до спайок між райдужкою і рогівкою та різкого падіння зору;
- аденовірус — до синдрому сухого ока;
- герпес — до глибокого кератиту;
- хламідії — викликають збільшення лімфовузлів і деформацію повік через рубцеві зміни.
Прогноз. Профілактика
При появі ознак хвороби дуже важливо не займатися самолікуванням і дотримуватися рекомендацій лікуючого лікаря. Інакше це загрожує ускладненнями, які важко піддаються терапії. При правильно призначеному лікуванні прогноз сприятливий, захворювання зазвичай проходить за 1-3 тижні. При переході в хронічну форму необхідно продовжувати лікування синдрому сухого ока. Занадто часті загострення можуть призвести до рубцювання тканини.
Профілактика:
- Вірусні кон’юнктивіти можуть передаватися від людини до людини, тому необхідно дотримуватися правил гігієни — часто мити руки, використовувати чистий індивідуальний рушник, намагатися не торкатися очей руками.
- Використовувати якісну косметику, перевіряти її термін придатності.
- Попереджати і лікувати гострі захворювання дихальних шляхів, які є пусковим фактором кон’юнктивіту.
- Уникати тривалого впливу ультрафіолетових променів, пилу, диму.
- Дотримуватися рекомендацій щодо носіння та догляду за контактними лінзами, не можна використовувати їх при перших ознаках запалення очей або інших органів.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |