- Визначення захворювання
- Причина кандидозу
- Класифікація захворювання
- Симптоми
- Перебіг кандидозу
- Діагностика кандидозу
- Лікування кандидозу
- Ускладнення
- Прогноз
- Профілактика
Кандидоз або молочниця — інфекційне захворювання, викликане дріжджоподібними грибами роду Candida. Воно зумовлене активним розмноженням грибка на слизових оболонках ротової порожнини, статевих та внутрішніх органів, а також на шкірі.
Всі представники роду Candida належать до умовно-патогенних мікроорганізмів, тобто вони постійно присутні у складі нормальної мікрофлори. Проте за зниження імунітету, зміни гормонального фону та з інших причин ці гриби можуть почати активно колонізувати слизові оболонки та шкіру.
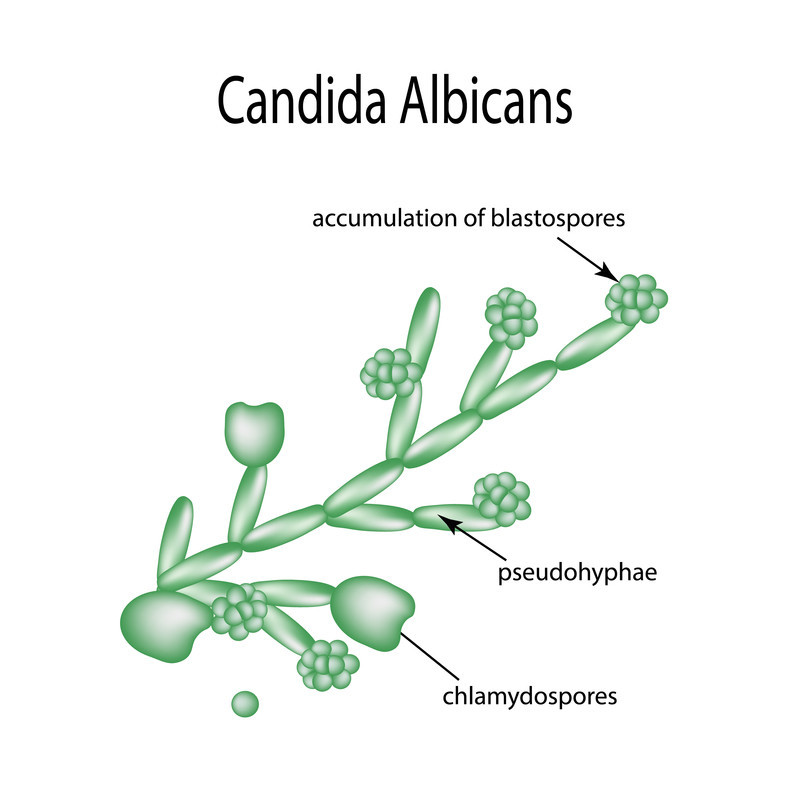
Найбільш поширені представники роду — Candida albicans і C. tropicalis. У 90-95% випадків урогенітального кандидозу саме C. albicans є домінуючим збудником.
Перший контакт з грибами роду Candida відбувається під час проходження дитини через родові шляхи. Проте в медичній літературі описані випадки виявлення цих мікроорганізмів в амніотичній рідині, що свідчить про можливість вертикального (трансплацентарного) шляху передачі. Також передача гриба роду Candida можлива при грудному вигодовуванні, шкірному контакті дитини з матір’ю, побутовим і харчовим шляхами.
Ці мікроорганізми виробляють ендотоксини та ферменти, що викликають загибель клітин і некроз тканин, що сприяє підвищенню адгезивної (приєднання до клітин слизових оболонок або шкіри) здатності грибка та забезпечує проникнення в тканини.
Гіперпродукція цих та ряду інших речовин обумовлює патогенність представників родини Candida.
Причина кандидозу
Кандидоз викликають гриби роду Candida (Candida spp.), або просто «кандида». Це мікроскопічні гриби, невидимі для людського ока. Найкраще ці гриби почуваються і ростуть при температурі близько 37 °С, тому тіло людини — сприятливе середовище для проживання кандиди.
Відомо понад 700 видів грибів роду Candida, однак кандидоз можуть викликати лише 15–20 із них.
Найбільш патогенним видом роду Candida вважається Candida albicans.
Кандида широко поширена в природі і може зустрічатися де завгодно: у ґрунті, воді, повітрі, на продуктах, побутових і медичних предметах тощо. Тому уникнути контакту з патогенами навряд чи вдасться.
Зараження кандидою може відбутися під час вдихання, через контакт із шкірою інфікованої людини або побутовими предметами, під час статевого контакту, пологів (при проходженні через родові шляхи), хірургічних маніпуляцій (через катетери тощо).
У нормі кандида заселяє шкіру і слизові оболонки людини, не викликаючи патологій — у цьому випадку говорять про безсимптомне носійство. Їх кількість контролюється «хорошими» бактеріями, які пригнічують їх розмноження. Але якщо імунна система ослаблена, мікробіологічний баланс може порушитися, кандида почне активно розмножуватися, внаслідок чого може розвинутися кандидоз, або молочниця.
Найбільш поширені фактори, що впливають на розвиток кандидозу:
- пошкодження шкіри і слизової оболонки;
- гормональні зміни — статеве дозрівання, вагітність, менопауза або лікування гормональними препаратами;
- деякі хронічні захворювання, наприклад цукровий діабет або патології щитоподібної залози;
- знижений імунітет при ВІЛ, онкологічних захворюваннях, імуносупресивній терапії або на тлі стресу;
- порушення роботи кишківника;
- алергічні реакції;
- прийом деяких лікарських препаратів (антибіотики, кортикостероїди, цитостатики і системні протигрибкові препарати).
Класифікація захворювання
За локалізацією процесу виділяють:
- Урогенітальний кандидоз.
- Кандидоз слизової оболонки ротової порожнини.
- Кандидоз шкіри, волосся та нігтів.
- Кандидоз шлунково-кишкового тракту.
- Міжпальцевий кандидоз.
Симптоми
Прояви захворювання залежать від того, яка частина тіла людини або орган був колонізований збудником. Першими ознаками кандидозу часто є свербіж, печіння, почервоніння та набряк уражених тканин.
Поверхнева форма захворювання супроводжується появою різних висипань на шкірі: еритематозних вогнищ, папул, пустул і везикул. Пухирці можуть зливатися, утворюючи великі ділянки ураження. У великих складках накопичується серозна рідина ,а також з’являються ерозії, через які може приєднатися бактеріальна флора. Розчухи також сприяють вторинному інфікуванню, нагноєнню і виразці уражених ділянок.
Уражений грибком ніготь стає ламким, болить, тріскається. Валик по його краю набрякає і червоніє.
Симптоми кандидозу ротової порожнини, включно з печінням, сухістю і дискомфортом, посилюються під час жування їжі. Також для нього характерна поява білих висипань на слизовій оболонці, набряк, плівка або виражений сіруватий наліт. Найпоширенішим варіантом хвороби є кандидозний стоматит.

Кандидоз ротової порожнини
Для урогенітального кандидозу у чоловіків характерні печіння та інтенсивний свербіж у паху, сирнисті виділення білого кольору зі статевих шляхів. Дискомфорт найбільш виражений протягом перших годин після інтимної близькості, посилюється під час сечовипускання. У проміжках між статевими контактами ознаки захворювання можуть бути відсутні. При важкому перебігу інфекційного процесу збудник уражає не лише геніталії, але й шкіру сусідніх областей, включно з паховими складками, де з’являються численні гнійні вогнища.
У жінок під час колонізації грибками слизової оболонки піхви розвивається молочниця. У цьому органі мікроорганізми роду Candida живуть постійно, не завдаючи шкоди. У разі зниження імунітету вони розмножуються надто активно, витісняючи корисні бактерії, що супроводжується розвитком симптомів вагінального кандидозу.
Таких пацієнток турбує інтенсивний свербіж у промежині. Прояви хвороби посилюються під час руху, інтимної близькості, перед початком менструації. Вони можуть виражатися також печінням, болем та дискомфортом. Характерно утворення густих сирнистих або кремоподібних виділень із піхви, потовщення статевих губ і наявність на них точкових висипань. При хронічному перебігу хвороби з’являється відчуття сухості, стягнутості слизової оболонки. Урогенітальний кандидоз може проявлятися також у вигляді циститу, уретриту та пієлонефриту.
Міжпальцевий кандидоз нерідко розвивається у дітей, оскільки легко передається від людини до людини всередині тісних колективів, наприклад, у дитсадкових групах та шкільних класах. Захворювання супроводжується почервонінням шкіри та появою пухирців із прозорою рідиною між фалангами сусідніх пальців.
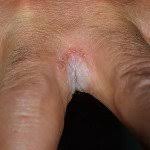
Міжпальцевий кандидоз
Органи дихання уражаються, як правило, вторинно при кандидозі ротової порожнини. Таких хворих турбує кашель, задишка, свербіж. При засіванні збудником голосових зв’язок розвивається хрипота, змінюється або зникає голос.
Генералізована форма хвороби перебігає важко, з множинним ураженням шкірних покривів, слизових оболонок та внутрішніх органів. На колонізованих грибком ділянках утворюється щільний наліт білого кольору. Після його видалення залишаються ерозії, через які може проникати інша інфекція. До загальних симптомів патології належать швидка втомлюваність, слабкість, пригнічений настрій, висока температура тіла, головний біль.
Кандидоз стравоходу — найпоширеніший варіант ураження грибком органів шлунково-кишкового тракту. Для нього характерні поява болю під час ковтання їжі, печіння, нудота та блювання, відрижка. Ці симптоми призводять до загальної слабкості та нездужання, зниження апетиту і ваги. Кандидоз кишечника супроводжується порушенням процесу травлення, явищами диспепсії, розладом випорожнень.
Перебіг кандидозу
Кандидоз розвивається в тому випадку, якщо для розмноження грибів створюються сприятливі умови: захисні сили організму ослаблені, і він не може протистояти росту патогенів.
Основні етапи розвитку кандидозу:
- Прикріплення грибів до слизової оболонки та її колонізація.
- Проникнення в епітелій (шар клітин, яким вкриті слизові оболонки та інші органи).
- Подолання епітеліального бар’єра.
- Проникнення в сполучну тканину.
- Подолання захисних механізмів сполучної тканини.
- Потрапляння у судини.
- Гематогенна дисемінація (поширення кандид з потоком крові по всьому організму).
Як правило, при кандидозі ротової порожнини та урогенітальному кандидозі ураження грибами зупиняється на першому етапі: вони колонізують тільки верхні шари слизової оболонки і не проникають глибше. Кандида активно розмножується на ній, викликаючи лущення епітеліальних клітин і накопичення бактерій та некротичних тканин. Цей “сміття” утворює псевдомембрану, яка щільно прилягає до слизової оболонки. На ураженій поверхні розвивається запалення.
При інвазивному кандидозі можливе проходження всіх етапів захворювання.
Діагностика кандидозу
Важливо враховувати, що багато людей є безсимптомними носіями кандиди. Тому присутність грибів в організмі не завжди означає хворобу, а отже, не обов’язково потребує лікування.
Фізичний огляд
На прийомі лікар оглядає слизові оболонки та шкірні покриви пацієнта, враховує скарги. Серед скарг можуть бути білий наліт на слизових, відчуття печіння та дискомфорту, неприємний запах від ураженого органа, загальне погіршення стану, біль у животі, горлі тощо.
Якщо є ознаки ураження дихальної системи, лікар може прослухати грудну клітку, при підозрі на ураження органів черевної порожнини — промацати живіт тощо.
Лабораторна діагностика
Мікроскопічне дослідження мазка дозволяє виявити спори та міцелій (нитки, з яких складається колонія) гриба. Зазвичай цей метод застосовують для діагностики урогенітального кандидозу. Культуральний метод є доповненням до мікроскопії. Він дозволяє визначити вид грибів роду Candida та їхню чутливість до різних протигрибкових препаратів. Це дослідження дозволяє виявити гриби в біоматеріалі з різних частин тіла: шкіри, нігтів, слизових оболонок, а також у сечі.
Один із найбільш достовірних способів діагностувати кандидоз — метод полімеразної ланцюгової реакції (ПЛР). За його допомогою виявляють специфічні фрагменти ДНК грибів роду Candida, а також можуть визначити вид кандиди.
При діагностиці інвазивного кандидозу призначають тест на антитіла до грибів роду Candida. Інфекції, викликані грибами, як правило, мають схожі прояви, тому для встановлення точного діагнозу найбільш ефективно здати аналіз не тільки на кандиди, але й на найпоширеніших збудників інфекцій, що передаються статевим шляхом.
Лікування кандидозу
Різні види кандидозу лікують різні лікарі. Кандидоз ротової порожнини лікує терапевт, стоматолог або гастроентеролог, урогенітальний кандидоз — гінеколог у жінок та уролог у чоловіків, інвазивний кандидоз — терапевт.
Тактика лікування різних видів кандидозу, як правило, відрізняється не сильно. Основу терапії складає прийом протигрибкових препаратів (флуконазол, ізоконазол, кетоконазол тощо), які дозволяють зупинити ріст і розмноження кандида.
Крім того, застосовують антигістамінні препарати, щоб знизити алергічну реакцію на гриби. За необхідності призначають знеболювальні засоби (наприклад, при болісних проявах кандидозу ротової порожнини тощо).
Також при кандидозі ротової порожнини додатково призначають дієтичний стіл № 15, дотримання якого полегшує процес відновлення. Основу дієти складає збалансоване харчування. Рекомендується уникати жирних і гострих страв, а також не можна пити міцний чай, каву, какао та алкогольні напої.
Час лікування кандидозу залежить від його виду, тяжкості захворювання та наявності ускладнень. Залежно від цього терапія може тривати від 10 днів і більше. Тривалість лікування визначає лікар.
Ускладнення кандидозу
Урогенітальний кандидоз може ускладнюватися приєднанням вторинної інфекції, розвитком запального процесу (в тому числі хронічного) в репродуктивній системі, що може стати причиною вторинного безпліддя через утворення спайок, які порушують прохідність статевих шляхів.
Для кандидозів іншої локалізації також актуальне приєднання бактеріальної інфекції.
Прогноз
Ефективність терапії різних видів кандидозу відрізняється.
При кандидозі ротової порожнини та урогенітальному кандидозі прогноз зазвичай сприятливий, якщо лікування розпочато своєчасно. Хронічні або ускладнені форми лікуються значно важче.
На ефективність терапії також суттєво впливають дотримання рекомендацій лікаря та відсутність самолікування. Якщо пацієнт намагається самостійно підібрати препарати (за порадою знайомих або за аналогією з попереднім досвідом), існує високий ризик того, що гриби набиратимуть стійкість до них. Крім того, прийом ліків без призначення лікаря може зашкодити здоров’ю пацієнта.
Інвазивний кандидоз важко піддається лікуванню через ослаблений імунітет і масивність зараження. Летальність при цьому виді захворювання складає 30–60%. Знизити ризик летального результату допомагає раннє початок протигрибкової терапії.
Фактори, які підвищують ризик несприятливого виходу при інвазивному кандидозі:
- злоякісні новоутворення;
- ВІЛ;
- використання сечових та артеріальних катетерів;
- чоловіча стать;
- використання глюкокортикостероїдів.
Профілактика
Заходи профілактики залежать від виду кандидозу.
Заходи профілактики урогенітального кандидозу:
- уникати випадкових статевих контактів;
- використовувати бар’єрну контрацепцію (презервативи, діафрагми, шийкові ковпачки, контрацептивні тампони, сперміцидні засоби);
- дотримуватися гігієни статевих органів;
- носити зручний одяг з натуральних матеріалів;
- своєчасно лікувати інфекції;
- приймати антибіотики строго за показаннями і тільки за призначенням лікаря.
Заходи профілактики кандидозу ротової порожнини:
- вести здоровий спосіб життя (збалансоване харчування, відмова від куріння і алкоголю);
- дотримуватися гігієни ротової порожнини;
- своєчасно лікувати інфекції;
- приймати антибіотики строго за показаннями та призначенням лікаря.
Заходи профілактики інвазивного кандидозу:
- розпочинати лікування локальних кандидозів як можна раніше, щоб не запустити захворювання;
- визначати чутливість грибів до антибіотиків, щоб підібрати грамотну терапію і не допустити поширення інфекції у ослаблених пацієнтів;
- вести здоровий спосіб життя: відмовитися від куріння і алкоголю, приділяти час фізичній активності, збалансовано харчуватися, дотримуватися режиму праці та відпочинку.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |