Дакріоцистит (від грец. dakryon — сльоза і kystis — міхур) — це запалення слізного мішка. Мова йде про патологію, при якій сльозові протоки перестають працювати належним чином, і корисні властивості сльози в них не діють.
Досі деякі лікарі використовують термін “вроджений дакріоцистит”. Це невірно, оскільки дитина народжується без дакріоциститу, але з аномалією розвитку, яка може призвести до виникнення захворювання. Дакріоцистит виникає не завжди і не у всіх дітей, які мають таку аномалію. Тому правильніше ставити діагноз “дакриоцистит новонародженого”.
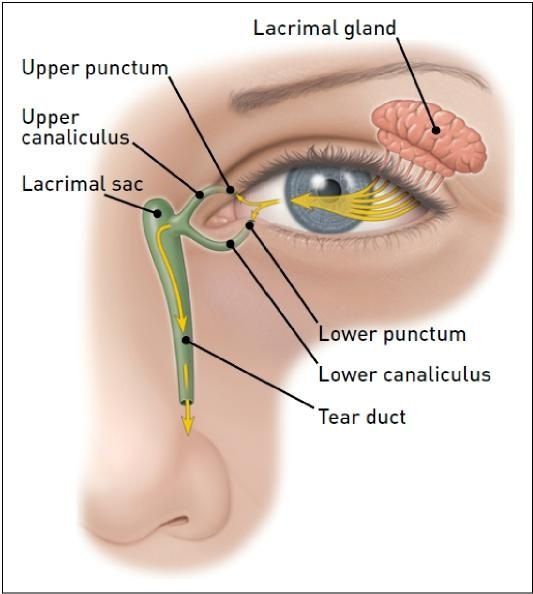
Сльозовивідна система та слізний мішок
Причини дакріоциститу
Причини дакріоциститу у новонароджених і дорослих, як правило, різні.
Часткове або повне забивання сльозово-носового каналу, що призводить до дакриоциститу у дорослих, частіше викликають атеросклеротичні процеси або інфекції.
Дакріоцистит у новонароджених виникає внаслідок збереження желеподібної пробки, яка захищала нижній відділ нососльозового каналу під час внутрішньоутробного періоду. Зазвичай ця плівка має розірватися при першому вдиху малюка. Іноді її розрив відбувається протягом 2 тижнів життя дитини. Близько 5% дітей перших місяців життя потребують лікування дакріоциститу новонароджених через те, що самостійний розрив желеподібної плівки так і не відбувся. Дакріоцистит новонароджених інфекційної етіології зустрічається значно рідше.
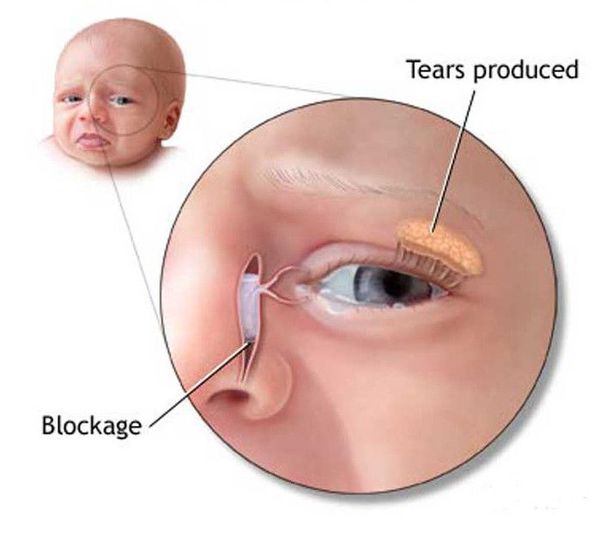
Желатинозна пробка, що перешкоджає прохідності нососльозної протоки
Класифікація типу закінчення нососльозової протоки за Л. І. Свержевським (1910)
- 1-й тип — вихідний отвір такої ж ширини, як і кістковий отвір нососльозного каналу, і відповідає його рівню;
- 2-й — на кінці протока досить широкий отвір, розташований нижче за кістковий;
- 3-й — проток при виході з кісткового каналу продовжується вузькою щілиною, яка проходить в товщі слизової оболонки носа, і лише після цього відкривається отвором;
- 4-й — на кінці протока вузький отвір, зсунутий вперед або назад від місця виходу отвору кісткової частини нососльозного каналу.
Як можна помітити, 3 типи закінчення із 4-х створюють передумови для потенційної обструкції сльозовиведення внаслідок патологічних процесів у порожнині носа, що супроводжуються набряком слизової оболонки носа. До цього сприяє також наявність складки слизової при виході протока під нижню носову раковину (клапан Гасснера) — фізіологічного стиснення вертикального вигину сльозовивідних шляхів. Тому дуже важливо переконати пацієнта пройти консультацію отоларинголога і точно виконати його призначення для стійкого позитивного результату, якщо є хронічний дакріоцистит. Дослідники збігаються у думці, що дакріоцистит виникає в основному через наявність патологічних процесів у порожнині носа і навколоносових пазух (гіпертрофічного, атрофічного, катарального і вазомоторного риніту, деформації носової перегородки, синуситів, сифілісу, травматичних ушкоджень кісток і м’яких тканин носа з порушенням носового дихання, пухлин носа і його пазух і т. д.).
Симптоми дакріоциститу
До симптомів дакріоциститу відносяться хронічне сльозотічіння і припухлість слізного міхура, розташованого в слізній ямці біля внутрішнього кута ока. Під час натискання на цю область дакріоцистит проявляється гнійними або слизисто-гнійними виділеннями. Також спостерігається набряклий вигляд кон’юнктиви повіки ока.
Перебіг дакріоциститу також може бути гострим. При цьому відбувається гостре почервоніння області слізного міхура та закриття очної щілини. Протягом кількох днів у внутрішньому куті ока формується фістула. Вона може самостійно розкритися з виділенням гнійного вмісту слізного міхура.
При тривалому хронічному перебігу дакріоциститу у дорослого або дитини можливе сильне розтягнення слізного міхура. У такому випадку шкіра, що покриває його, стає тоншою та набуває синюватого відтінку. Дакріоцистит є небезпечним для здоров’я очей, оскільки може призвести до інфікування рогівки, її ушкодження та проблем зі зором.
Класифікація і стадії розвитку дакріоциститу
Класифікація за Черкуновим Б. Ю. (2001 р.).
I. За ходом захворювання:
- Гострий дакріоцистит;
- Хронічний дакріоцистит:
- катаральний ектатичний;
- гнійний ектатичний — емпієма слізного міхура;
- гнійний, ускладнений флегмоною (флегмона слізного міхура);
- стенозуючий (сухий, адгезивний);
3. Дакріоцистит новонароджених:
- катаральний;
- катаральний ектатичний;
- гнійний;
- флегмонозний.
II. За етіологічними факторами:
- бактеріальний (пневмококовий, стафілококовий, стрептококовий, дифтерійний, туберкульозний);
- вірусний (герпесвірусний, аденовірусний);
- хламідійний;
- мікотичний;
- викликаний інородними тілами;
- посттравматичний.
Діагностика дакріоциститу
Коли порушені функції слизовідводної системи, відбувається погіршення або відсутність відтоку сльози з кон’юнктивальної порожнини. У цьому випадку дуже важливо переконатися у проходженні сльозної рідини до сльозного міхурка, а з нього через нососльозний канал під нижню носову раковину. Для цього однією рукою натискають на шкіру нижньомедіальної частини нижнього віку (область розташування сльозного міхурка), одночасно з цим іншою рукою відтягують від очей медіальні відділи обох повік так, щоб стали доступними для огляду верхня та нижня сльозні точки, і звертають увагу, чи виділяється з них рідина. При даному захворюванні ви побачите виділення різного кольору та консистенції.
Проба Веста
Щоб переконатися, що механізм відтоку сльози змінений, можна провести пробу Веста. Це підходить для дорослих.
На практиці ця проба дуже допомагає. Всі пацієнти не люблять, коли їхні обличчя торкається чужа людина. Вони згоджуються посидіти з фарбою та турундою, при цьому охоче діляться своїми відчуттями. Проте для немовлят від 0 до 1-2 місяців; 1 до 1.5 років ця діагностика не підходить, доводиться обмежуватися лише натисканням на область сльозного міхурка та анамнезом.
Канальцева проба
Кон’юнктиву очищують від слизу та гною. Закапують 3% розчин колларголу з інтервалом в 1 хвилину 3-4 рази, просивши пацієнта моргати. Відсмоктують з кон’юнктиви залишки колларголу і натискають на область сльозного міхурка. Якщо через сльозні точки в кон’юнктиву виділиться колларгол, то їхня всмоктувальна здатність не порушена, а якщо колларгола не видно, то це показання до хірургічного лікування. Також пацієнта просять висякатися у серветку, при наявності забарвленої рідини на ній сльозоносовий канал пропускний. Якщо рідина не забарвлена, є показання до хірургічного лікування дакріоциститу.
У дорослих, частіше у жінок, при скаргах на постійне сльозотечіння часто використовується промивання сльозного міхура.
Інстиляційна проба з флуоресцеїном
Метод використовують, але дуже рідко. Флуоресцеїнова проба дозволяє оцінити відтік сльози з кон’юнктивальної порожнини. Використовують 1% розчин флуоресцеїну або 3% розчин колларголу. Розчин капають в око і відмірюють час, через кілька хвилин кон’юнктивальна порожнина має очиститися. Якщо розчин не зникає, це означає, що рідина погано проходить по слизьозовивідним шляхам.
Рентгенографія сльозовивідних каналів
У важких випадках дорослим призначають рентгенографію, КТ, МРТ. У якості рентгенконтрастної речовини використовують жиророзчинні та водорозчинні препарати (Йодоліпол і Омніпак).
Рентгенографію сльозовивідних шляхів проводять у двох проекціях: носочелюстної та бічної. Щоб визначити прохідність сльозовивідних шляхів, її повторюють через 10 хвилин, даючи можливість контрастній речовині заповнити сльозний міхур, проникнути в щілини та дивертикули. Дітям дослідження проводять під наркозом.
Метод дозволяє:
- встановити, яка ділянка стиснена або закрита;
- визначити розміри сльозного міхура;
- виявити в ньому рубцеві зміни, дивертикули, внутрішні свищі та розширення канальців;
- оцінити взаємозв’язки сльозовивідних шляхів з навколишніми кістками;
- оцінити стан післяопераційного виходу.
Зондування та біомікроскопія ока

Зондування дозволяє визначити проходимість слизових протоків. Його проводять за допомогою зонда Боумена. Процедура болісна, тому перед обстеженням в око капають анестетик. За допомогою біомікроскопії оглядають кон’юнктивальну порожнину та область сльозного мішка.
Лікування дакріоциститу
Основні методи лікування – масаж в області сльозного мішка, промивання сльозовивідних шляхів та хірургічна тактика.
- Зондування сльозовивідних шляхів:
- через сльозні точки, частіше нижню;
- відкрите зондування через розріз шкіри;
- ретроградне зондування через нижній носовий хід.
- Дакріоцисторинодренаж.
- Екстірпація сльозного мішка (видалення сльозного мішка).
- Дакріоцисториностомія (утворення сполучення між сльозним мішком і носом):
- зовнішня дакріоцисториностомія;
- ендоскопічна ендоназальна дакріоцисториностомія.
Масаж в області сльозного мішка: Масаж має бути точковим і не повинен включати ніякого тертя шкіри в області сльозного мішка. Тиск повинен здійснюватися на спайку повіки, за передній гребінь сльозової ями, у глибину орбіти. Натиск (масаж) за один прийом слід проводити 1-2-3 рази. При правильному масажі дитина обов’язково реагує як на неприємні дії. Масаж бажано проводити перед кожним годуванням, 5-6 разів на день, протягом 1–2 тижнів.
Промивання сльозовивідних шляхів: Голка вводиться в розширену конічним зондом сльозну точку до того, як вона не торкнеться спинки носа, трохи відводиться назад, і мішок промивається фізіологічним розчином. Цей метод лікування дакріоциститу у дітей є малоефективним. Краще проводити зондування з наступним промиванням.
Медикаментозне лікування. Ефективність консервативного методу лікування становить 10–15%, його проводять не більше 14 днів. Новонародженим можна приймати препарат Вітабакт. Він має антибактеріальну активність: знищує стафілокок, стрептокок, кишкову паличку та хламідії.
Після хірургічного лікування перші три дні застосовують Тобрекс по одній краплі три рази на день.
Хірургічне лікування: При зондуванні ,після розширення сльозної точки, використовується зонд № 1-2 у дітей і № 4-5 у дорослих. Рух зонда, починаючи зі сльозної точки, повинен бути спочатку вертикальним протягом близько 2 мм, потім зонд повертають на 90 градусів для проходження горизонтальної частини канальців протягом близько 10 мм. Потім, для проходження сльозоно-носового каналу, зонд потрібно знову повернути у вертикальне положення і повільно «відчути» вхід в сльозно-носову протоку.
Фізіотерапевтичне лікування. Ефективність фізіотерапевтичного лікування при дакріоциститі не доведена.
Лікування дакріоциститу у новонароджених. Для лікування немовлят застосовують масаж нососльозного каналу, очний антисептик (Вітабакт) та зондування з промиванням нососльозного каналу.
Народні засоби. Експериментувати з альтернативною терапією небезпечно: без своєчасного та адекватного лікування дакріоциститу можуть розвинутися серйозні ускладнення, наприклад гнійний енцефаліт або менінгіт.
Ускладнення дакріоциститу
Якщо хронічний дакріоцистит не лікується належним чином, це може призвести до розтягнення сльозного мішка. Запальний процес може перейти в абсцес або флегмону сльозного мішка. В результаті може відбутися розплавлення тканин і розвинутися септичні ускладнення в оболонках головного мозку, зокрема гнойний енцефаліт або менінгіт. При цьому спостерігається гіперемія шкіри, набряк у області сльозного мішка, гостра болісність. Нерідко гіперемія шкіри поширюється далі за типом рожевого запалення з підвищенням температури тіла і опуханням регіонарних лімфатичних вузлів.
Також неліковані дакріоцистити є причиною кон’юнктивіту, що провокує виникнення виразки рогівки при поверхневому її ушкодженні. Дуже рідко гострий дакріоцистит виникає не в результаті тривалого запалення сльозного мішка, а як ускладнення гострого запалення придаткових пазух носа.
Прогноз. Профілактика
Своєчасне відвідування лікаря, діагностика захворювання і правильний курс лікування дакріоциститу допомагають достатньо успішно впоратися з цим неприємним захворюванням.
При правильно проведеному масажі видужує 1/3 дітей у віці до 2 місяців, старше 4 місяців – всього 10%.
Якщо масаж не допоміг, то виконують зондування – це основний метод лікування. Однак частота рецидивів після нього становить 12–26%. При зондуванні видужують 99,4% дітей у віці 1–3 місяців, старше одного року – 74%. Повне видужання до 1 року відбувається у 96,6% випадків, старше одного року – у 85%.
Половині дітей достатньо одноразового зондування, 25% потребуватимуть двох процедур, 10% доведеться проходити її багатократно.
Щоб знизити ризик дакріоциститу, слід:
- ретельно і часто мити руки;
- не терти очі;
- регулярно змінювати підводку і туш для вій, не ділитися косметикою з іншими людьми;
- утримувати в чистоті контактні лінзи.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |