- Патогенез
- Класифікація аденоїдиту
- Причини аденоїдиту
- Симптоми аденоїдів
- Діагностика аденоїдів
- Лікування аденоїдиту
- Ускладення аденоїдів
- Профілактика. Прогноз
Аденоїдит, або ретроназальна ангіна – запальне захворювання глоткової мигдалини. Характеризується порушенням носового дихання, сухим кашлем, погіршенням сну, а при відсутності лікування призводить до ряду ускладнень – гострих і хронічних захворювань бронхолегеневої системи, навколоносових пазух, вуха та інших, стає причиною ортодонтичних проблем. Звернення до отоларинголога при появі перших ознак аденоїдиту, своєчасно розпочате адекватне лікування покращать якість життя пацієнта та попередять ускладнення.
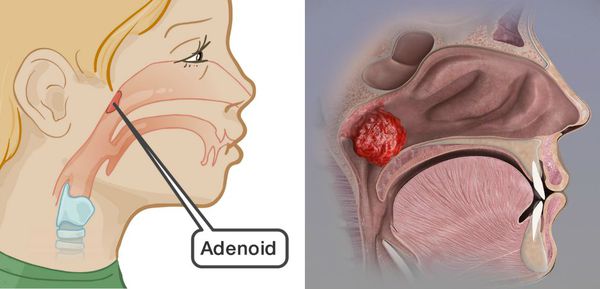
Аденоїди і Аденоїдит
Аденоїди у дорослих
Запалення аденоїдів поширене серед дітей, у дорослих патологія зустрічається значно рідше. Проте останнім часом випадки розростання лімфоїдної тканини серед дорослих фіксуються все частіше. Поширеними причинами гіпертрофії аденоїдів у дорослих є хронічна інфекція та алергія. У дорослих аденоїди — це частий симптом таких серйозних захворювань, як ВІЛ-інфекція, лімфома та злоякісна пухлина носової порожнини.
Іншими сприятливими факторами є забруднення навколишнього середовища та куріння. Дослідження показують, що в 21% випадків закладеність носа у дорослих викликана гіпертрофією аденоїдів. Захворюванням частіше страждають чоловіки, ніж жінки — 70% від усіх випадків патології серед дорослих пацієнтів. Це може бути пов’язано з їхньою діяльністю на відкритому повітрі, курінням та частішим впливом забруднювачів. Запалення аденоїдів найчастіше відзначається у віці від 16 до 25 років (60% хворих).
Аденоїди у дітей
Аденоїдит і аденоїди — це захворювання, які зазвичай зустрічаються в дитячому віці: частіше в 3-7 років, рідше в 10-14 років. Так, при ЛОР-обстеженні аденоїди виявляються у половини дошкільнят. У дітей до 14 років поширеність цієї патології глоткової мигдалини досягає 1,5%.
Патогенез
В основі патогенезу аденоїдиту лежить пошкодження миготливого епітелію, що знаходиться на поверхні глоткової мигдалини, спричинене фізичними, термічними, хімічними або біологічними факторами.
На цій основі формуються так звані ділянки «облисіння», уразливі до проникнення патогенних бактерій і вірусів, розвивається компенсаторна гіперплазія лімфоїдної тканини. При надмірному антигенному навантаженні порушуються процеси регенерації у мигдалині, посилюється альтерація її клітин.
У результаті виникають атрофовані і реактивні фолікули, що в комбінації з пригніченням фагоцитозу, дефіцитом індигенної мікрофлори та незрілістю імунної системи дитини призводить до розвитку запалення.
Класифікація аденоїдиту
Залежно від тривалості перебігу, вираженості симптомів і клініко-морфологічних характеристик аденоїдиту розрізняють кілька класифікацій запалення носоглоткової мигдалини. Такий поділ хвороби на форми зумовлено необхідністю використання різних терапевтичних схем у різних ситуаціях. На основі тривалості перебігу виділяють такі варіанти аденоїдиту:
Гострий. До нього належать епізоди запалення аденоїдів тривалістю до 2 тижнів і такі, що повторюються не більше 3 разів на рік. Середня тривалість – від 5 до 10 днів. Найчастіше патологія розвивається гостро, на тлі ГРЗ або дитячих крапельних інфекцій.
Підгострий. Як правило, є наслідком нелікованого гострого процесу. Характерний для дітей з гіпертрофованою глотковою мигдалиною. Середня тривалість захворювання не перевищує 20-25 днів. Залишкові явища у вигляді субфебрилітету можуть спостерігатися до 30 діб.
Хронічний. Сюди входять аденоїдити, клінічні симптоми яких зберігаються понад 1 місяць або повторюються більше 4 разів на рік. У ролі збудників виступає поєднання бактеріальної та вірусної інфекції. Зустрічаються як первинно хронічні епіфарингіти, так і наслідки неадекватної терапії підгострої форми.
Хронічний аденоїдит може проявлятися різними морфологічними змінами в паренхімі мигдалини. До його основних форм належать:
Набряково-катаральна. Загострення захворювання супроводжується активацією запальних реакцій у мигдалині, її вираженою набряковістю. У клінічній картині переважають катаральні симптоми.
Серозно-ексудативна. Характеризується скупченням великої кількості патогенних мікроорганізмів і гнійних мас в заглибленнях паренхіми. Як результат, мигдалина стає набряковою і гіпертрофується.
Слизово-гнійна. Запальний процес супроводжується безперервним виділенням великого об’єму слизу з домішкою гнійного ексудату. Паралельно аденоїдна тканина прогресивно збільшується в розмірах.
На основі загального стану пацієнта і вираженості наявних клінічних симптомів прийнято виділяти 3 ступеня тяжкості аденоїдиту:
Компенсована. Часто є фізіологічною відповіддю на інфекційні агенти. Погіршення загального стану маловиражене або повністю відсутнє. Епізодично виникає порушення носового дихання, нічне хропіння.
Субкомпенсована. Клінічні прояви поступово наростають, виникає системна інтоксикація, що відповідає гострому епіфарингіту. За відсутності належного лікування хвороба переходить у стан декомпенсації.
Декомпенсована. У цьому випадку глоткова мигдалина втрачає свої функції, перетворюючись на осередок хронічної інфекції. Місцевий імунітет при цьому повністю відсутній. Клінічно це супроводжується яскраво вираженою симптоматикою.
Залежно від того, наскільки сильно аденоїди прикривають носові ходи (сошник і хоани), виділяють три ступені збільшення глоткової мигдалини:
- I ступінь — аденоїдами прикрита верхня третина сошника;
- II ступінь — аденоїдами прикрита половина сошника і хоан;
- III ступінь — аденоїди повністю закривають сошник і хоани.
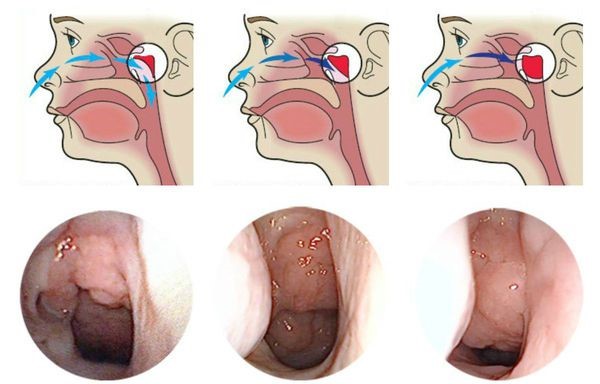
Три ступеня збільшення аденоїдів
Причини аденоїдиту
Ретроназальна ангіна – поліетіологічне захворювання. Запалення аденоїдів провокують віруси або патогенні бактерії. Група вірусів включає аденовіруси і герпесвіруси, зокрема вірус герпесу 4 типу – Епштейна-Барр. У бактеріальних асоціаціях вирішальне значення має дефіцит постійної (індигенної) флори глотки та збільшення кількості транзиторної мікрофлори родів Moraxella (M. catarrhalis), Bacillus, Micrococcus, Pseudomonas, ентеробактерій (K. pneumoniae, K. oxytoca, E. coli), стафілококів (S. aureus), стрептококів (Str. pneumoniae, Str. pyogenes). Сприяти розвитку аденоїдиту також можуть такі фактори:
Часті ГРВІ. Постійне високе антигенне навантаження внаслідок контакту з великою кількістю вірусів у поєднанні з незрілістю імунної системи дітей призводить до порушення нормальних імунологічних процесів у глотковій мигдалині, формування аденоїдиту.
Супутні захворювання. Включають рецидивуючі або хронічні хвороби верхніх дихальних шляхів, що є осередками інфекції – риніти, назофарингіти, тубоотити, синусити, тонзиліти, стоматити. Окремо виділяють ГЕРХ, при якій соляна кислота підтримує хронічне запалення аденоїдів.
Імунопатологічні стани. До списку входять цукровий діабет, гіпотиреоз, ВІЛ-інфекція, генетично зумовлені імунодефіцити, алергічні патології. У дітей молодшого віку має значення відсутність грудного вигодовування, недостатність вітаміну D та рахіт, що розвивається на цьому тлі.
Вроджені особливості. Включають спадкову схильність до розростання аденоїдних вегетацій та їх запалення, аномалії конституції за типом ексудативно-катарального діатезу. Важливу роль відіграють вади розвитку, що порушують носове дихання – викривлення носової перегородки, деформації носових раковин тощо.
Зовнішній вплив. Має значення екологічна обстановка: надмірно сухе або забруднене виробничими викидами повітря, підвищений радіаційний фон. До сприятливих факторів належать переохолодження, парові опіки носоглотки, вдихання парів хімікатів і летких отрут.
Симптоми аденоїдів
Перший і найчастіший симптом аденоїдів — це затруднене дихання через ніс. Його ступінь залежить від форми і величини аденоїдів, розміру носоглотки та змін слизової оболонки порожнини носа. Якщо носове дихання порушене досить довго, то знижується насичення крові киснем, від чого страждає головний мозок та інші органи.
Зменшуючи просвіт носоглотки, аденоїди перебудовують судинну регуляцію її слизової. Це призводить до набряку нижніх носових раковин.
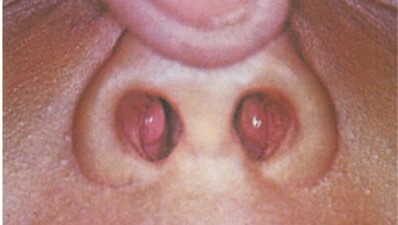
Набряк нижніх носових раковин
Коли просвіт внутрішніх отворів носа і носоглотки звужується, підвищується носовий опір. Через це дитина починає дихати через рот. Тонус м’язів глотки зменшується, викликаючи в нічний час вібрацію м’якого піднебіння — хропіння.
Інший симптом аденоїдів — апное уві сні. Воно проявляється у вигляді короткочасної зупинки дихання. Діти з таким синдромом стають більш дратівливими, сонливими, у них погіршується увага і пам’ять, знижується успішність у школі.
Також під час сну або при загостренні хронічного процесу пацієнтів турбує періодична закладеність носа — поширений симптом аденоїдів. Він характерний для I і II ступеня тяжкості захворювання. Якщо до закладеності додаються виділення з носа (нежить), то цей симптом буде вказувати на аденоїдит. Також ця картина може бути ознакою запалення в навколоносових пазухах і носовій порожнині.
Через те, що аденоїди перешкоджають проходженню звукової резонансної хвилі, у дітей часто розвивається задня закрита гугнявість. Мова дитини порушується, звуки “м” і “н” вимовляються як “б” і “д”. Таким чином, зміна тембру голосу також є симптомом аденоїдів.
Хронічне запалення в порожнині носоглотки призводить до синтезу патологічного виділення. Воно подразнює слизову оболонку, стікає в нижні відділи (ротоглотку і гортань), викликаючи такий симптом аденоїдів, як кашель.
Аденоїдна тканина не тільки зменшує просвіт носоглотки, але й закриває вхід до слухової труби. Порушується вентиляція порожнини середнього вуха, що стає причиною зниження слуху. Стійка дисфункція слухової труби може перейти в ексудативний середній отит.
Аденоїди супроводжуються регіонарним лімфаденітом — збільшуються 1-5 підщелепних і шийних лімфовузлів до 1,5 см. При пальпації вони зазвичай безболісні і рухливі. Цей симптом може вказувати не тільки на аденоїди, але й на інші захворювання голови та шиї.
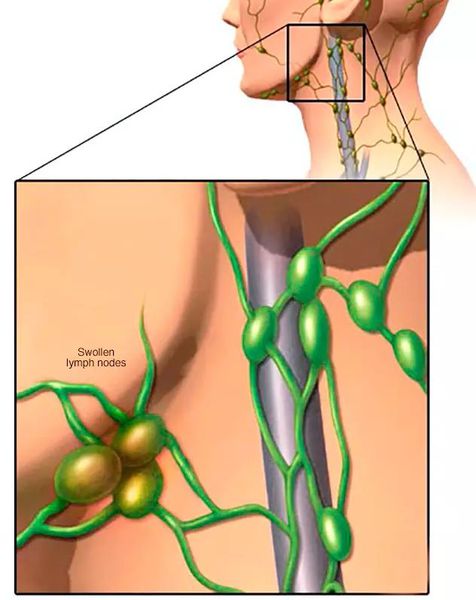
Запалення підщелепних лімфовузлів
Характерний симптом аденоїдів — підвищення температури тіла. При хронічному запаленні тривалий час спостерігається субфебрилітет — 37,1-38,0°C. При гострому аденоїдиті температура піднімається до 38°C і вище.
Діагностика аденоїдів
Діагностика аденоїдів заснована на виявленні характерних скарг, зборі анамнезу та огляді носоглотки.
Відомості про історію хвороби
Під час опитування пацієнта та його батьків лікар звертає увагу на такі моменти:
- чи були у родичів захворювання аденоїдів та піднебінних мигдалин;
- як проходила вагітність і пологи;
- як почувався дитина у перший рік життя;
- яким було вигодовування;
- чи є алергія на щось;
- як часто виникають застудні захворювання і як довго тривають;
- чи є супутні соматичні захворювання.
Якщо пацієнт часто хворіє на ГРВІ, у нього є інші захворювання, алергічна схильність або спостерігається неврологічна симптоматика, то йому слід звернутися до педіатра, дитячого невролога та алерголога-імунолога.
Пальпація носоглотки
При пальцевому дослідженні носоглотки пацієнта садять на стілець, іноді фіксують його в цьому положенні. Через рот лікар заводить вказівний палець за м’яке піднебіння і обмацує задню стінку та склепіння носоглотки, хоани, валики слухових труб.
Цей метод викликає неприємні відчуття та травмує лімфаденоїдну тканину. Після цієї процедури у дитини може сформуватися негативне ставлення до наступних методів діагностики та лікування.
Інструментальне обстеження
У першу чергу проводяться три основних обстеження:
- передня та задня риноскопія — огляд порожнини носа за допомогою дзеркал;
- мезофарингоскопія — огляд ротової частини глотки з використанням шпателя;
- отоскопія — огляд слухового проходу під контролем отоскопа.
Ці методи дозволяють оцінити, в якому стані перебуває слизова оболонка порожнини носа, піднебінна і глоткова мигдалина, встановити розмір і форму носових раковин. За їх допомогою можна дізнатися, чи є в порожнині носа та глотки виділення, оцінити стан і колір барабанної перетинки, визначити функції слухової труби та визначити, як лікувати аденоїди надалі.
Також проводиться рентгенографія в бічній проекції. Вона доступна, безболісна та інформативна. До недоліків методу слід віднести променеве навантаження, яке не дозволяє робити рентгенографію кілька разів.
При ендоскопії носоглотки використовується спеціальний фіброендоскоп. Його кабель — 3 мм у діаметрі. Він вводиться через порожнину носа або рота. Цей метод також інформативний, безпечний, дозволяє зробити фото і відео дослідження. Через те, що фіброендоскоп коштує досить дорого, він є не в усіх медичних закладах.
Додаткові методи дослідження:
- риноманометрія — перевірка прохідності внутрішніх носових ходів;
- рентгенографія і/або КТ придаткових пазух носа та носоглотки;
- рентгенографія органів грудної клітки;
- аудіологічне дослідження — оцінка порога чутності і роботи середнього вуха;
- клінічний аналіз крові;
- імунограма — лабораторне дослідження імунної системи;
- аналіз крові на загальний і сироватковий IgE (імуноглобулін Е);
- цитологія назального секрету — вивчення клітинного складу секрету слизової оболонки;
- мікробіологічне дослідження — бакпосів на мікрофлору.
Діагностика аденоїдних вегетацій у дорослих
Аденоїдні вегетації у дорослих морфологічно відрізняються від аденоїдів у дітей, що проявляється поступовою заміною лімфоїдних фолікулів сполучною тканиною з кровоносними судинами капілярного типу.
До недавнього часу вважалося, що до періоду статевого дозрівання відбувається зникнення аденоїдних вегетацій. Проте впровадження нових методів діагностики, таких як комп’ютерна томографія та оптична ендоскопія, призвело до більш частого виявлення гіпертрофії глоткової мигдалини у дорослих.
З початком застосування оптичної ендоскопії носоглотки аденоїди діагностували майже у кожного п’ятого дорослого пацієнта зі скаргами на тривале порушення носового дихання. Аденоїди були виявлені у всіх вікових групах, при цьому частота зустрічальності цієї патології знижується з віком.
Комп’ютерна томографія дозволила не тільки виявити аденоїди у дорослих пацієнтів, а й з великою точністю визначити ступінь їх гіпертрофії. Комп’ютерна та магнітно-резонансна томографія голови з внутрішньовенним контрастуванням також допомагають виявити пухлину носоглотки.
При виявленні патологічних утворень носоглотки у дорослих під час ендоскопії з метою диференційної діагностики слід проводити прицільну біопсію — взяття зразка тканин під контролем спеціального обладнання для більш точного та безпечного розташування пункційної голки. Проте якщо є підозра на ангіофіброму, біопсія абсолютно протипоказана через ризик сильного кровотечі. У цьому випадку лікар призначає ангіографію.
Лікування аденоїдиту
Вибір лікувальних методів залежить від ступеня вираженості симптомів, стадії аденоїдиту та наявності ускладнень. На ранніх стадіях застосовуються консервативні методи лікування, але в більш тяжких випадках може знадобитися хірургічна маніпуляція — аденотомія.
Консервативна терапія
При легкому та помірному перебігу аденоїдиту лікар може порекомендувати спостереження та консервативні заходи. Наприклад:
- застосування місцевих протизапальних препаратів;
- спреї або краплі з морською водою або сольові розчини для промивання носових ходів;
- антигістамінні препарати для зняття алергічних реакцій;
- судинозвужувальні засоби;
- муколітики для виведення мокротиння;
- вітаміни;
- імуномодулятори та глюкокортикостероїди;
- фізіотерапевтичні процедури.
У разі приєднання бактеріальної інфекції або ускладнень аденоїдиту лікар призначає прийом антибіотиків. Вони допомагають усунути вогнище інфекції та запобігти її подальшому розповсюдженню.
Фізіотерапія
Фізіопроцедури — допоміжний метод вирішення проблеми. Мета терапії: підвищити ефективність медикаментозних препаратів, зняти подразнення, набряк і стимулювати процеси регенерації.
Частіше за все використовуються наступні процедури:
- лазеротерапія;
- ультрафонофорез;
- електрофорез;
- ультрафіолетове опромінення (УФО-терапія).
Найбільш ефективним вважається лікування аденоїдів лазером. Метод заснований на використанні лазерного випромінювання для зменшення запалення та покращення стану аденоїдів. Лазер спрямовано впливає на запалені аденоїди в горлі. Випромінювання має протизапальний і антимікробний ефект, знижує запалення і стимулює швидке загоєння тканин. В результаті поліпшується дихання через ніс і знижується частота інфекцій верхніх дихальних шляхів. Для досягнення найкращого ефекту зазвичай потрібно не менше 10 сеансів.
Хірургічне лікування
Якщо аденоїдит стає хронічним, тяжким або не піддається консервативному лікуванню, лікар пропонує видалення аденоїдів оперативним шляхом (аденотомія). Процедура зазвичай проводиться ендоскопічним методом під загальним наркозом і є відносно безпечною. Загальна тривалість втручання — близько 20 хвилин. При цьому видаляються тільки патологічно розрослі тканини, навколишні ділянки залишаються неторкнутими.
Коли необхідно проведення аденотомії:
- часті загострення затяжного аденоїдиту (при цьому запалення може бути без вираженого збільшення);
- якщо консервативні заходи виявилися неефективними;
- спостерігається порушення слуху, оскільки через збільшені та запалені аденоїди закриваються устья слухової труби;
- діагностована виражена обструкція дихальних шляхів (сонне апное і ризик зупинки дихання уві сні);
- відбуваються часті рецидиви ринітів, гайморитів, тонзилітів, гнійних отитів;
- дихання через ніс утруднене і знижує якість життя.
Перед проведенням операції лікар призначає перелік досліджень, які потрібно пройти, щоб переконатися в відсутності протипоказань.
Протипоказання до хірургічного лікування:
- гострі інфекції;
- загострення алергії;
- онкологічні захворювання;
- новоутворення злоякісного характеру;
- порушення згортання крові;
- нещодавня вакцинація (з моменту останнього щеплення пройшло менше місяця);
- вік до трьох років, оскільки у малюків аденоїди відіграють важливу роль у формуванні імунної системи.
Далеко не всім пацієнтам необхідно видаляти аденоїди. У багатьох дітей при наявності характерних симптомів процес є нормою і не завдає дискомфорту, крім частих ГРВІ. Крім того, з віком розмір аденоїдів зменшується, і потреба в операції сама відпадає.
Ускладнення аденоїдів
Відсутність або неефективне консервативне лікування аденоїдів та хронічного аденоїдиту можуть стати причиною різних порушень з боку інших органів і систем.
Неправильне формування лицьового черепа
Через те, що людина довгий час дихає через рот, м’язи обличчя знаходяться в постійному напруженні. У результаті скелет обличчя і голови стає довшим, нижня щелепа звисає, а верхня виступає вперед. Носогубні складки стають згладженими, жива міміка пропадає. Обличчя з такими рисами називають аденоїдним.
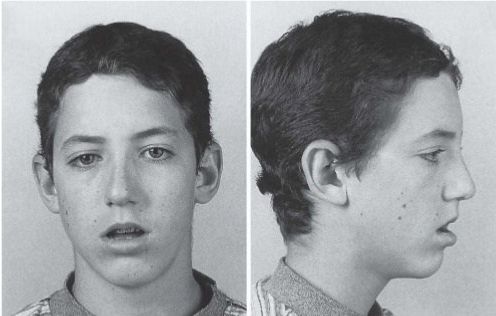
Типове обличчя дитини з аденоїдами
Тверде піднебіння звужується, стає високим. Зуби починають налягати один на одного через недостатню кількість місця для їх розміщення. Іноді вони розташовуються у два ряди.
Постійне дихання через рот також провокує появу карієсу.
Хвороби носа та околоносових пазух
У зв’язку з недостатнім диханням через ніс порушується вентиляційна функція околоносових пазух. Інфекція переходить з носоглотки в порожнину носа. Це стає причиною запалення слизової оболонки околоносових пазух, тобто появи різних форм синуситу — гаймориту, етмоїдиту, фронтиту та сфеноїдиту.
Внаслідок перебудови судинної регуляції венозний відтік крові зменшується. Це призводить до розвитку вазомоторного риніту.
Запальні захворювання вуха
Збільшена глоткова мигдалина стає причиною хронизації запалення в середньому вусі. В результаті розвивається тубоотит, ексудативний середній отит та гострий гнійний отит. Відбувається порушення вентиляції середнього вуха та дренажної функції слухової труби.
Хвороби глотки, гортані та нижніх дихальних шляхів
Носова порожнина та околоносові пазухи є природним “дихальним фільтром”. Оскільки аденоїди заважають носовому диханню, повітря потрапляє в дихальні шляхи через рот. Тому воно не “очищується” і не зволожується. Ритм дихання порушується, воно стає поверхневим. В результаті діти з аденоїдами частіше хворіють на ГРЗ.
Хронічне вогнище інфекції, розташоване в носоглотці, іноді розповсюджується і вражає інші відділи дихальних шляхів.
Серцево-судинні ускладнення
При ускладненні носового дихання рівень кисню в крові знижується. Це впливає не лише на показники крові, а й на серце в цілому. Порушується ритм серця: виникає синусова тахікардія і брадикардія. Іноді серцевий м’яз може зазнати впливу інфекційно-токсичного процесу.
Ураження центральної нервової системи (ЦНС)
Порушення ЦНС виникає через гіпоксію — нестачу кисню в крові. Виникають головні болі, знижується увага, погіршується сон, з’являються нічні страхи, нервові тики, епілептичні напади. Підвищується ризик розвитку депресії та синдрому дефіциту уваги і гіперактивності (СДВГ).
Ще одним симптомом порушення ЦНС є енурез — нетримання сечі, найчастіше нічне. Він може бути пов’язаний з посиленим гальмуванням у корі головного мозку.
Щоб уникнути розвитку небезпечних ускладнень, слід якомога раніше звернутися до лікаря і лікувати аденоїдит.
Профілактика. Прогноз
Профілактичні заходи при аденоїдиті практично збігаються з профілактикою будь-яких простудних захворювань, бактеріальних і вірусних інфекцій. Якщо не допускати простуд, переохолоджень і інфекцій, можна уникнути збільшення і подальшого запалення носоглоткової мигдалини.
Укріплюйте імунітет — це допоможе організму швидше справлятися з інфекціями. Включайте в свій раціон продукти, багаті вітамінами і мінералами. Дотримуйтесь здорового способу життя з помірною фізичною активністю, сном не менше 7-8 годин і перебуванням на свіжому повітрі. За можливості уникайте джерел стресу, чергуйте роботу і повноцінний відпочинок.
Регулярно промивайте носові ходи за допомогою сольових розчинів або морської води. Навіть якщо нежитю та рясних виділень немає, ви таким чином видалите накопичену слиз і мікроби, запобігши їх скупченню в носоглотці. Також бережіть слизову оболонку носа від пересихання.
По можливості не контактуйте з людьми, які хворіють на ОРВІ та іншими простудними захворюваннями. Інфекція може перейти від хворого до здорового через слину або кашель, а в подальшому при несприятливих факторах спровокувати аденоїдит. В громадських місцях (особливо в період підвищеної захворюваності) носіть захисну маску.
Регулярно зволожуйте і очищайте повітря в домі, особливо в кімнаті, де постійно перебуває дитина.
Старайтеся дихати через ніс, а не через рот. Носове дихання допомагає зволожити і очистити вдихуване повітря, запобігає пересиханню слизової оболонки носа та запальним процесам.
Дотримуйтесь достатнього питного режиму. У дошкільному віці достатньо випивати від 1 до 1,5 л на добу, для школярів і підлітків норма складає близько 2 л, а для дорослих — від 2 до 2,5 л.
Своєчасно лікуйте інфекційні захворювання. Звертайтеся до терапевта та інших спеціалістів при появі тривожних симптомів.
Прогноз
При своєчасному зверненні до спеціаліста та використанні консервативної терапії на початковій стадії можна досягти сприятливого результату і уникнути аденотомії. Якщо операція все ж відбулася, важливо дотримуватися рекомендацій лікаря в період відновлення. Тривалість реабілітації — близько двох тижнів, після чого пацієнт повністю одужує без ускладнень. При ендоскопічному методі видалення ризик рецидиву прагне до нуля.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |