- Патогенез аденовірусного кон’юнктивіту
- Причини та фактори ризику
- Класифікація та стадії розвитку
- Форми аденовірусного кон’юнктивіту
- Діагностика
- Лікування
- Ускладнення
- Прогноз і профілактика
Аденовірусний кон’юнктивіт – гостре інфекційне ураження слизової оболонки очей, викликане аденовірусами. Супроводжується підвищенням температури, проявами нарізного фарингіту, місцевими симптомами (набряком вік, гіперемією слизової, сльозотечею, печінням, болем, свербіжем, виділенням з очей). Діагностика аденовірусного кон’юнктивіту проводиться офтальмологом з урахуванням даних бактеріологічного дослідження зіскобу з кон’юнктиви та ПЦР-зразка. Лікування аденовірусного кон’юнктивіту включає інстиляції препаратів з антивірусною та антибактеріальною дією, а також накладання очних мазей
Патогенез аденовірусного кон’юнктивіту
Кон’юнктива – це тонка та рихла прозора тканина, яка містить додаткові сльозні залози, нерви, кровоносні та лімфатичні судини. Вона покриває видиму поверхню очного яблука та внутрішні поверхні верхнього та нижнього вік.
Основна функція кон’юнктиви – бар’єрна. Вона захищає око від механічного впливу різних частинок, які переносяться повітрям. При потраплянні на кон’юнктиву вони залишаються на ній, а потім змиваються сльозною рідиною.
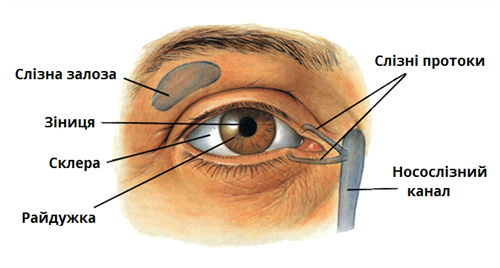
Будова ока
Самий поверхневий шар кон’юнктиви – епітеліальний. Він багатий клітинами, які забезпечують місцевий імунітет, наприклад лімфоцитами, гранулоцитами, мастоцитами. Під епітелієм знаходиться густа мережа лімфатичних та кровоносних судин, які також беруть участь у імунних реакціях і захищають організм від бактерій і вірусів.
Потрапляючи на слизові оболонки кишечника, дихальних шляхів і кон’юнктиви, вірус вбирається в них. Потім він починає створювати свої копії всередині клітин – цей процес називається реплікацією. Імунна система розпізнає уражені клітини як чужорідні, і запускає механізм їх руйнування – апоптоз. Руйнуючись, клітини викидають генетичний матеріал віруса в міжклітинний простір, інфекція поширюється по організму, і виникає загальна запальна реакція: піднімається температура, збільшуються лімфоузли, з’являється озноб і нежить.
Аденовіруси можуть пригнічувати апоптоз, тому можуть на довгий час знаходитися в організмі. При цьому вони пошкоджують лише той орган, який був уражений спочатку: кишечник, дихальні шляхи або кон’юнктиву.
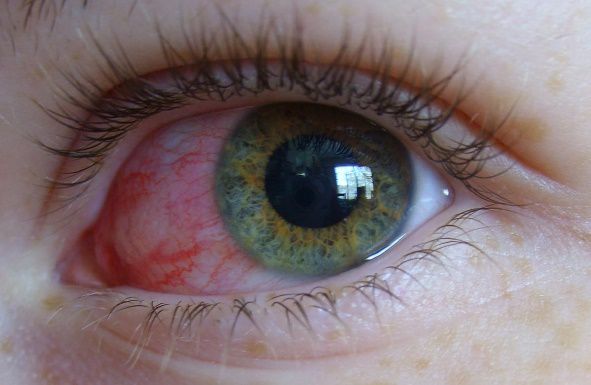
Циркулюючи в крові віруси впливають на судини кон’юнктиви. В результаті стінка судин реагує на запалення і збільшується – з’являється почервоніння очей, яке виглядає як щільна капілярна мережа.
Запалені стінки судин починають пропускати рідину (плазму) в навколишній простір і з’являється набряк вік і кон’юнктиви. Набряклі структури візуально виглядають як вузлики під епітелієм кон’юнктиви. Якщо стінка судини стає занадто тонкою, у цьому місці з’являється точкове крововиливання.
Сльозотеча, неприємні відчуття від яскравого світла, відчуття чужерідного тіла в оці виникають через роздратування нервових закінчень медіаторами запалення.
Уражені вірусом клітини розпізнаються імунною системою як чужорідні і руйнуються. Оскільки йде активний запальний процес, до цього регіону направляються захисні клітини організму (лімфоцити, макрофаги). Злиття захисних та уражених вірусом клітин призводить до утворення псевдомембран – накопичення розрушених клітин у вигляді плівок на поверхні кон’юнктиви.
Причини та фактори ризику
Спорадичні випадки аденовірусного кон’юнктивіту найчастіше спричинені аденовірусами IV, VI, VII та X типів. Епідемічні випадки зазвичай викликаються аденовірусами III, VIIa та XI типів.
Інфекція передається контактно-побутовим або повітряно-крапельним шляхом. При чханні, кашлі або через брудні руки аденовірус потрапляє на слизову оболонку очного яблука.
Факторами ризику, які підвищують ризик розвитку аденовірусного кон’юнктивіту, є:
- стреси;
- переохолодження;
- травми органа зору (включаючи оперативні втручання);
- невиконання правил носіння та догляду за контактними лінзами;
- купання в загальних басейнах та відкритих водоймах.
Від моменту інфікування до появи перших симптомів аденовірусного кон’юнктивіту проходить від 2 до 10 днів (у більшості випадків тривалість інкубаційного періоду складає 5–7 днів). Під час життєдіяльності аденовіруси призводять до деструкції клітин епітелію, яка характеризується гіпертрофією ядерець, розпадом хроматина, вакуолізацією.
Класифікація та стадії розвитку аденовірусного кон’юнктивіту
Виділяють п’ять великих груп кон’юнктивітів:
- Вірусні кон’юнктивіти: аденовірусний кон’юнктивіт; герпетичний кон’юнктивіт; епідемічний геморагічний кон’юнктивіт (ентеровірусний); кон’юнктивіт, викликаний інфекцією вірусом Зіка.
- Бактеріальні: гострий епідемічний кон’юнктивіт Коха — Уікса; гонорейний кон’юнктивіт (гонобленорея); дифтерійний кон’юнктивіт; пневмококовий кон’юнктивіт; кутовий кон’юнктивіт Моракса — Аксенфельда; кон’юнктивіти, викликані стафілококом (гострі та хронічні); гострий кон’юнктивіт, викликаний синегноєю.
- Хламідійні: трахома; паратрахома.
- Грибкові, викликані Pennicillium viridans, Coccidioides immitis, Sporotrichum, Actinomicetes.
- Алергічні: весняний катар; лікарський кон’юнктивіт; поліноз (сезонний кон’юнктивіт).
Форми аденовірусного кон’юнктивіту
Виділяють чотири клінічних варіанти хвороби:
- гострий неспецифічний фолікулярний кон’юнктивіт;
- фарингокон’юнктивальна лихоманка;
- епідемічний кератокон’юнктивіт;
- хронічний кератокон’юнктивіт.
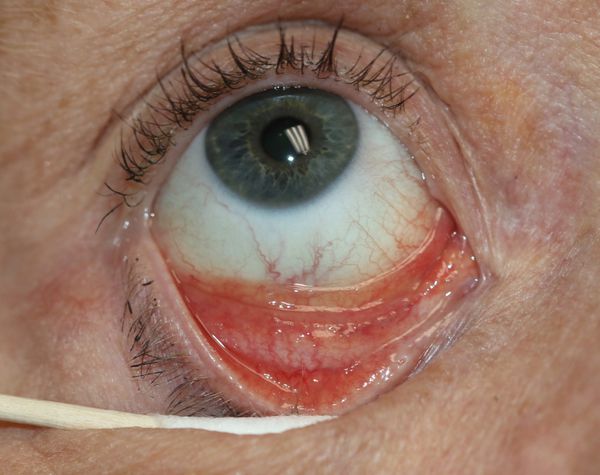
Гострий неспецифічний фолікулярний кон’юнктивіт — це легка форма аденовірусного кон’юнктивіту. Визначення “неспецифічний” вказує на схожість симптомів з іншими видами кон’юнктивіту – при хворобі виникає покрасніння очей, з’являється слізотеча і відчуття чужорідного тіла в очі. Почервоніння може бути вираженим неяскраво, присутній слизовий виділення, припухлі повіки. Під час запалення внутрішньої поверхні повік на ній з’являються вузлики, або фолікули. Хвороба розвивається самостійно протягом 10–14 днів.
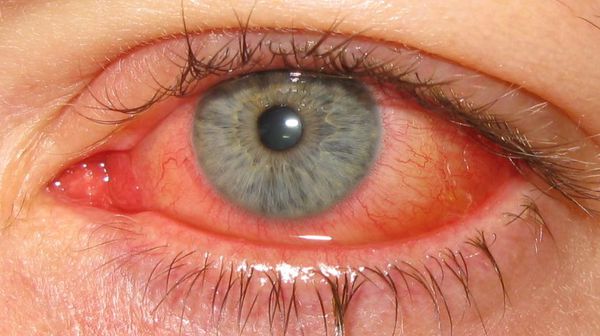
Фарингокон’юнктивальна лихоманка – це форма аденовірусного кон’юнктивіту, яку викликають серотипи 3, 4, 6 та 7а. Лихорадка супроводжується вираженими симптомами кон’юнктивіту: набряком, червонінням очей, слізотечею та утворенням пузирів на слизовій оболонці вік. Можуть з’явитися точкові крововиливи під кон’юнктивою. Інфекція проходить на тлі підвищеної температури, риніту, фарингіту та збільшення підщелепних лімфатичних вузлів. Приблизно у 30% випадків до патологічного процесу залучається рогівка. Під час хвороби обидва очі поражаються одночасно або з різницею в 1-3 дні.
Епідемічний кератоконюнктивіт, або аденовірусний кератоконюнктивіт, є найбільш серйозною формою аденовірусної інфекції. Його викликають понад 19 серотипів вірусу (найпоширеніші – 8, 19, 37). Для цієї хвороби характерне появлення легко знімних фібринових плівок (псевдомембран) на поверхні кон’юнктиви та включення в запалення рогівки, що проявляється її затемненням. Хвороба проходить гостро з класичними симптомами: виражене червоніння очей, біль, відчуття іншорідного тіла, слізотеча, фотофобія, слизове або пінисте виділення. Патологічний процес у 2/3 випадків торкається лише одного ока.
Епідемічний кератоконюнктивіт розвивається в чотири стадії:
- У перший тиждень хвороби з’являється червоніння очей, слізотеча, біль і фотофобія. При фарбуванні спеціальним фарбувальним засобом видно свіжі очаги дефектів епітелію рогівки в зоні затемнень.
- Друга стадія починається через сім днів після початку хвороби. Фарбування стають інтенсивнішими, за їх зонами можна судити про старість і вираженість патологічного процесу. Клінічна картина суттєво не змінюється.
- Спостерігаються як свіжі дефекти, які затримують фарбувальник, так і старі, які залишаються нефарбованими. При сприятливому перебігу симптоми ослаблюються.
- Четверта стадія протікає протягом наступних 3–4 тижнів — нові затемнення вже не з’являються, а старі не фарбуються. Це стадія одужання: пацієнт почуває себе краще; якщо аденовірусна інфекція супроводжувалася утворенням псевдомембран, то вони більше не з’являються.
Хронічний кератоконюнктивіт проявляється епізодичним червонінням очей, слізотечею і фотофобією після перенесеної аденовірусної інфекції. Ця хвороба вкрай рідко зустрічається, для постановки діагнозу потрібне лабораторне обстеження.
Діагностика
Діагностика аденовірусного кон’юнктивіту базується на даних анамнезу та огляду, зазвичай цього достатньо для постановки діагнозу. При важких формах можуть застосовуватися лабораторні методи, які дозволяють визначити збудника та провести диференційну діагностику з іншими інфекційними кон’юнктивітами.
Збір анамнезу
Опитуючи пацієнта, лікар звертає увагу на наступні фактори:
- контакт з хворою людиною (в тому числі застудою) за 4–24 дні до появи симптомів кон’юнктивіту;
- відвідування громадських місць — зараження могло статися при доторканнях до поверхонь, дверних ручок і т. д.
Огляд
Для аденовірусного кон’юнктивіту характерні наступні ознаки:
- Збільшення підщелепних і отоларингологічних лімфатичних вузлів. Щоб виявити збільшені лімфоузли, лікар оглядає області жувальної м’язової ділянки спереду від вуха та внутрішнього кута нижньої щелепи. Збільшені лімфатичні вузли відчуваються як еластичні ущільнення, вони болючі і не зросли з оточуючими тканинами, тобто шкіра над ними легко зміщується.
- Підкон’юнктивальні крововиливи, частіше точкові. Вони помітні на кон’юнктиві ока при зовнішньому огляді. Щоб їх побачити на кон’юнктиві повіки, потрібно вивернути верхню повіку або відтягнути вниз нижню. Деякі зміни можна виявити лише під час огляду за допомогою біомікроскопа (щілинної лампи).
- Стравлення кон’юнктиви (хемоз) також можна визначити візуально, відтягнувши вниз нижню повіку. Щоб дослідити поверхню ока більш детально, огляд проводять з біомікроскопом.
Лабораторна діагностика
- Цитологічний метод базується на вивченні патологічних змін клітин, які є специфічними для аденовірусної інфекції. Для виконання цитологічного дослідження необхідно отримати зіскоб клітин кон’юнктиви. Для цього в кон’юнктивальну порожнину краплять місцевий анестетик. Потім за допомогою загостреного офтальмологічного скальпеля знімають поверхневий шар з кон’юнктиви повіки і перехідних складок. Після цього стерильним ватним тампоном переносять отриманий матеріал на предметне скло, висушують і досліджують під мікроскопом. Для ураженої аденовірусною інфекцією тканини характерно руйнування клітин епітелію та утворення зернистих ядер. На підставі цитологічного методу неможливо зробити однозначний висновок щодо збудника інфекції, тому в клінічній практиці його використовують вторинно, в першу чергу застосовують методи ПЛР і ІФА.
- Серологічне дослідження, або імунноферментний аналіз (ІФА), – метод, за допомогою якого виявляють специфічні антитіла до аденовірусу в сироватці крові. Використовується рідко, не чутливий у перші дні захворювання. Кров для дослідження береться натще з ліктьової вени.
- Кількісна полімеразна ланцюгова реакція (ПЛР) – метод, який дозволяє швидко і з високою точністю визначити наявність вірусу, виявивши його ДНК в зразках зіскобу кон’юнктиви. ПЛР вважається оптимальним методом, оскільки має високу чутливість і виконується за короткий час.
- Культуральний метод базується на розмноженні вірусу з отриманого матеріалу (зіскобу кон’юнктиви або рогівки) в штучно створених культурах кліток. Цей метод дозволяє підтвердити діагноз не раніше, ніж через 10 днів, тому використовується в основному для науково-дослідницьких цілей.
Диференційна діагностика
Диференційна діагностика проводиться з наступними захворюваннями:
- бактеріальний кон’юнктивіт;
- гонококовий кон’юнктивіт (гонобленорея);
- вірусний кератокон’юнктивіт іншої етіології (герпетичний, цитомегаловірусний та інші);
- сухий кератокон’юнктивіт (синдром сухого ока);
- алергічний кон’юнктивіт.
Лікування
Лікування аденовірусного кон’юнктивіту проводять амбулаторно, використовуючи противірусні засоби. Місцево призначають інстиляції інтерферону та дезоксирибонуклеази у краплях 6-8 разів на добу протягом першого тижня захворювання та 2-3 рази на день – протягом другого тижня. Як противірусну терапію також використовують накладання мазей під повіками (теброфенової, флореналової, бонафтонової, риодоксолової, адималевої).
Для профілактики приєднання вторинної інфекції доцільне застосування антибактеріальних очних крапель та мазей. До повного клінічного одужання при аденовірусному кон’юнктивіті показаний прийом антигістамінних препаратів. З метою запобігання розвитку ксерофтальмії застосовують штучні замінники сльози (наприклад, карбомер).
Ускладнення аденовірусного кон’юнктивіту
Ускладнення розвиваються через надмірну імунну відповідь, відсутність профілактики вторинної інфекції та відмову від лікування.
До основних ускладнень аденовірусного кон’юнктивіту відносяться:
- Інфільтрати рогівки. При сприятливому перебігу хвороби (адекватній імунній відповіді на запалення та самопроцесі лікування) точкові помутніння зникають самі по собі. При надмірній реакції імунної системи з’являється багато виражених очагів, а помутніння можуть залишитися на все життя. Якщо вони розташовані навпроти зіниці, то це викликає стійке зниження гостроти зору – пацієнт відчуває плівку або туман перед очима і не може роздивитися дрібні деталі.
- Приєднання вторинної бактеріальної інфекції, яка ускладнює перебіг вірусного кон’юнктивіту та збільшує тривалість хвороби на сім днів і більше. При приєднанні бактеріальної інфекції з’являється біло-жовте гноєння, яке злипає вії.
- Рубцеві зміни кон’юнктиви. Повіки можуть не повністю закриватися, пацієнт відчуває, що в очі щось потрапило і відчуває дискомфорт під ураженим віком. Це відчуття викликане тим, що груба рубцева тканина подразнює нервові закінчення рогівки.
- Симблефарон – це зрощення кон’юнктиви ока з внутрішньою поверхнею віку. Ускладнення розвивається через рубцевий процес у місці утворення плівок. При симблефароні віки не повністю закриваються, їх рухливість обмежена. В результаті розвивається хронічний синдром сухого ока: пацієнт відчуває сухість поверхні очей та “пісок в очах”.
Прогноз і профілактика
Прогноз у випадку аденовірусного кон’юнктивіту сприятливий: зазвичай захворювання завершується повним клінічним одужанням протягом 2-4 тижнів. У разі розвитку синдрому сухого ока потрібне тривале застосування замінників сльози.
Профілактика вибухів аденовірусного кон’юнктивіту у колективах полягає у своєчасній ізоляції хворих, провітрюванні та вологому прибиранні приміщень, дотриманні особистої гігієни. В кабінеті офтальмолога необхідно проводити ретельну дезінфекцію та стерилізацію інструментарію (піпеток, глазних паличок), прибирання з використанням дезінфікуючих засобів, кварцювання. У басейнах необхідний контроль за режимом хлорування води відповідно до чинних норм.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |