- Патогенез
- Причини та фактори ризику
- Симптоми
- Форми захворювання
- Стадії захворюванн
- Діагностика
- Лікування
- Ускладнення
- Прогноз. Профілактика
Синдром Уотергауса — Фредеріксена (Waterhouse — Friderichsen syndrome) або аддісонічний криз — це гостра надниркова недостатність, яка розвивається при двосторонньому крововиливі в наднирники. Може виникати на фоні сепсису. Проявляється слабкістю, запамороченням, блюванням, діареєю, низьким тиском, непритомністю та судомами. Захворювання ще називають гіпоадреналовим кризом, гострим гіпокортицизмом, кризом надниркової недостатності та аддисонічним кризом.
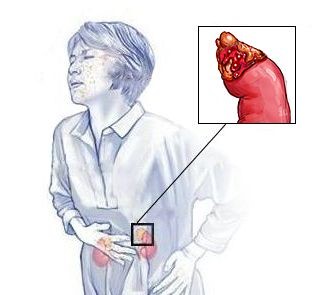
Крововилив в наднирники
Синдром Уотергауса — Фредеріксена — це рідкісний стан, який частіше розвивається у дітей. Серед усіх хворих 90 % — діти до 9 років, 70 % — до 2 років.
Патогенез синдрому Уотергауса — Фредеріксена
До розвитку синдрому Уотергауса — Фредеріксена призводять:
- порушення роботи наднирників;
- інтоксикація через гостру інфекцію.
Ці процеси ускладнюють один одного. Через припинення роботи наднирників порушується вироблення глюко- та мінералокортикоїдних гормонів, які беруть участь у білковому, вуглеводному, жировому та водно-електролітному обміні. За нестачі цих гормонів порушується обмін речовин, що призводить до збою в роботі всіх клітин. Іони натрію та хлориди при цьому виводяться з сечею, гірше всмоктуються в кишечнику, що призводить до зневоднення — так виникає порочне коло захворювання.
Порушення електролітного балансу проявляються сильною блювотою та частим рідким стулом, у новонароджених — зригуваннями. Зменшення об’єму крові через різку втрату рідини призводить до шоку.
Також в організмі порушується обмін калію: він погано виводиться з сечею, підвищується його рівень у крові, клітинах і рідині між ними. Через надлишок калію в міокарді серце починає гірше скорочуватися і не може адекватно реагувати на підвищене навантаження.
При синдромі Уотергауса — Фредеріксена також порушується вуглеводний обмін, зокрема знижується рівень глюкози в крові. Якщо це відбувається різко, то розвивається гіпоглікемічна кома.
Причини та фактори ризику
Основними причинами аддісонічного кризу на фоні хронічної надниркової недостатності є:
- вагітність та пологи;
- зловживання алкоголем,
- алкогольна інтоксикація;
- гострі інфекційно-запальні стани незалежно від локалізації патологічного процесу (найбільшу небезпеку становлять генералізовані та важко протікаючі захворювання);
- некоректна фармакотерапія деякими препаратами (інсулін, діуретики, седативні, наркотичні анальгетики);
- фізичне або психоемоційне навантаження;
- хірургічні втручання;
- травми живота та попереку;
- обширні опіки;
- необґрунтоване зниження дози глюкокортикоїдів або раптова відміна замісної терапії.
Криза розвивається в строк від кількох годин до кількох днів, у її перебігу виділяють передкризову стадію та стадію розгорнутих клінічних проявів. Спричинити розвиток аддісонічного кризу у пацієнтів, які не мають в анамнезі хронічної патології, можуть такі фактори:
- аутоімунне ураження кори наднирників;
- вроджені ферментопатії;
- патології згортальної системи крові;
- двосторонній гострий інфаркт кори наднирників;
- передозування антикоагулянтів (крововилив у тканини кори);
- двостороння адреналектомія;
- ВІЛ-асоційований комплекс;
- злоякісні новоутворення гіпоталамо-гіпофізарної осі;
- гострий дебют прихованих хвороб Аддісона та синдрому Шмідта.
Аддісонічний криз є наслідком ускладнення хронічної недостатності кори наднирників. Дефіцит глюко- та мінералокортикоїдів негативно впливає на всі види обміну, що призводить до порушення утворення ендогенної глюкози, зниження її концентрації, зменшення об’єму циркулюючої крові, різкого зниження артеріального тиску (АТ), важкого порушення функції нирок, серцево-судинної, травної та нервової систем.
Симптоми синдрому Уотергауса — Фредеріксена
До перших проявів синдрому Уотергауса — Фредеріксена належать:
- слабкість і занепад сил;
- запаморочення;
- погіршення апетиту;
- зниження артеріального тиску;
- частіше збільшення і рідше уповільнення частоти серцевих скорочень;
- пригнічення рефлексів;
- зменшення об’єму сечі.
При захворюванні різко знижується тиск, шкіра стає блідою і синюшною. Зниження рівня кортизолу та глюкози проявляється втратою свідомості та судомами. Додаються блювання та діарея, що призводять до зневоднення та коми.
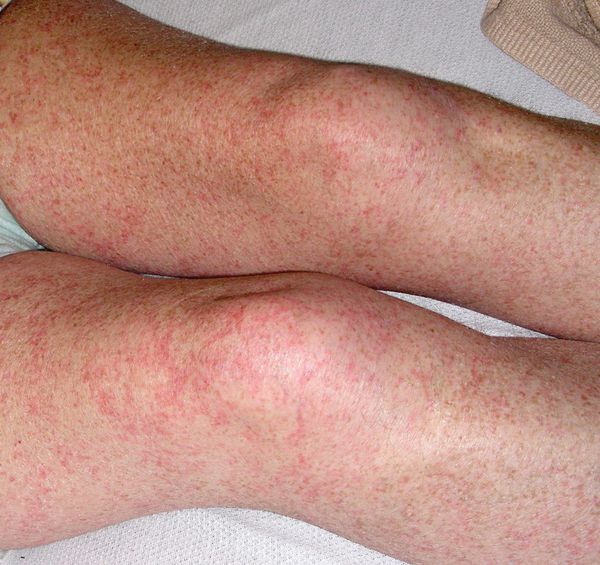
Якщо синдром Уотергауса — Фредеріксена розвинувся на фоні менінгококової інфекції, на тулубі, ногах та слизових оболонках може з’явитися петехіальна висипка. Петехії — це червоні плями розміром менше 2 мм. Вони можуть об’єднуватися у більші крововиливи (більше 2 і 3 мм). Чим нижчий рівень тромбоцитів, тим частіше виникають великі крововиливи.
Форми захворювання
Виділяють 4 основні форми аддісонічного кризу, які відрізняються переважаючою клінічною симптоматикою:
- Шлунково-кишкова форма. Характеризується симптомами гострої диспепсії (нудота, блювання, рідкий стул, відсутність апетиту, аж до відрази до їжі, спастичні болі в епігастрії та животі).
- Псевдоперитонеальна форма. Нагадує симптоматику гострого живота (різкі болі в животі, що супроводжуються захисною напругою м’язів передньої черевної стінки).
- Серцево-судинна (міокардіальна, або колаптоїдна) форма. Домінують прояви гострої недостатності кровообігу (ціанотичне забарвлення шкіри та слизових оболонок, похолодання кінцівок, виражена гіпотонія, тахікардія, ниткоподібний пульс).
- Нервово-психічна (або менінгоенцефалітична) форма. Характеризується бурхливою осередковою симптоматикою, маренням, галюцинаціями, нестерпним головним болем, судомами, пригніченням свідомості або, навпаки, ажитацією.
Стадії захворювання
Аддісонічний криз розвивається в строк від кількох годин до кількох днів, у його перебігу виділяють передкризову стадію та стадію розгорнутих клінічних проявів. У передкризовому періоді пацієнтів турбують наростаюча слабкість, м’язові болі, посилення шкірної пігментації, зниження артеріального тиску, втрата апетиту.
Діагностика синдрому Уотергауса — Фредеріксена
При підозрі на синдром Уотергауса — Фредеріксена збирають анамнез, проводять огляд, застосовують лабораторні та інструментальні методи діагностики.
Збір анамнезу. За можливості лікар постарається з’ясувати історію хвороби: наявність захворювань наднирників, ДВС-синдрому (порушення згортання крові), гострої інфекції, опіків та перенесеної операції.
При синдромі Уотергауса — Фредеріксена пацієнти часто скаржаться на головний біль, нудоту, болі в животі, діарею та сильне блювання, можливо з кров’ю.
Огляд. Стан зазвичай важкий, виникає загальмованість, ступор і марення.
Під час огляду лікар зверне увагу на позитивні менінгеальні симптоми, характерні для синдрому:
- поза «легавої собаки» — хворий лежить на боці, ноги зігнуті в колінах і підтягнуті до живота, голова закинута назад;
- ригідність потиличних м’язів — при спробі нахилити голову до грудей м’язи чинять опір і не дають цього зробити;
- симптом Керніга — ногу, зігнуту під прямим кутом у колінному та тазостегновому суглобі, неможливо розігнути в коліні.
Лабораторна діагностика. Проводиться аналіз на базальні рівні гормонів кори наднирників. Кров потрібно здавати з 6 до 9 ранку, оскільки саме в цей час виробляється найбільше гормонів. Аналіз призначають строго до початку лікування глюкокортикоїдами: гідрокортизоном, дексаметазоном, преднізолоном.
У дорослих діагноз підтверджують при рівні адренокортикотропного гормону (АКТГ) > 300 нг/л і кортизолі < 140 нмоль/л. У дітей — при АКТГ > 150 пг/мл і кортизолі < 150 нмоль/л. Рівень кортизолу, рівний 150–500 нмоль/л, вважається сумнівним і може бути ознакою початку захворювання. При кортизолі більше 500 нмоль/л — надниркова недостатність у дитини виключена.
Також проводяться інші аналізи:
- Загальний аналіз крові — при синдромі Уотергауса — Фредеріксена сильно збільшені лейкоцити зі зсувом лейкоцитарної формули вліво, підвищені еозинофіли.
- Коагулограма (дослідження системи згортання крові) — знижений протромбіновий індекс, підвищено активований частковий тромбопластиновий час і міжнародне нормалізоване відношення (АЧТЧ і МНВ).
- Аналіз крові на електроліти — підвищений калій, знижений натрій.
- Аналіз на глюкозу — рівень глюкози в крові знижений.
Інструментальна діагностика
- Електрокардіографія (ЕКГ) — на кардіограмі видно зміни, характерні для високого рівня калію в крові.
- Рентген органів грудної клітки — видно осередково-інфільтративні зміни в легенях.
- Ультразвукове дослідження нирок і наднирників (УЗД) — наявність крововиливів у наднирники.
- Комп’ютерна томографія або магнітно-резонансна томографія (КТ або МРТ) — може проводитися при стабільному стані, щоб виявити причину крововиливу в наднирники, наприклад осередок інфекції в головному мозку, грудній клітці або черевній порожнині, туберкульоз, пухлини і метастази. КТ наднирників при інфільтративному процесі не завжди інформативна.
Диференціальна діагностика. Синдром Уотергауса — Фредеріксена слід відрізняти від септичного шоку. Цю форму сепсису можна припустити, якщо тиск залишається низьким, незважаючи на введення вазопресорів.
Також симптоми гострої надниркової недостатності бувають схожі з гіповолемічним шоком. Ці два стани легко сплутати, особливо якщо немає бактеріальної інфекції.
Лікування синдрому Уотергауса — Фредеріксена
При підозрі на синдром Уотергауса — Фредеріксена хворого потрібно негайно госпіталізувати до реанімаційного відділення.
Лікування починають одразу, не чекаючи результатів аналізів. Якщо пацієнт перебуває в несвідомому стані, встановлюють катетер для введення ліків, сечовий катетер для виведення сечі та шлунковий зонд для промивання шлунка.
При гострій наднирковій недостатності внутрішньовенно вводять 0,9%-й розчин натрію хлориду або 5%-й розчин глюкози. У першу добу потрібно не менше чотирьох літрів рідини. Відновлення втраченої при блюванні та діареї рідини допоможе запобігти розвитку гіповолемічного шоку.
Лікування проводять під контролем артеріального і центрального венозного тиску, об’єму сечі та хрипів у легенях. Також кожні дві години перевіряють рівень калію, натрію і глюкози.
При невгамовному блюванні на початку лікування і повторно при дуже низькому артеріальному тиску внутрішньовенно вводять 10%-й розчин хлориду натрію. За необхідності використовують плазму крові та її замінники.
Через порушену роботу надниркових залоз у крові підвищений калій і знижений натрій. Тому не можна застосовувати діуретики, калійвмісні і гіпотонічні розчини.
Щоб замістити вироблення гормонів надниркових залоз, вводять гідрокортизон. Препарат застосовують негайно, а потім кожні шість годин. При гострій наднирковій недостатності використовують гідрокортизон натрію гемісукцинат, його можна вводити внутрішньовенно та внутрішньом’язово. Інший препарат — гідрокортизон ацетат — діє повільніше, тому не підходить для невідкладної допомоги.
Якщо немає гідрокортизону, наприклад, під час транспортування пацієнта до спеціалізованого стаціонару, можна використовувати дексаметазон або преднізолон. Але це тимчасове лікування, далі потрібно перейти на гідрокортизон.
Гідрокортизон застосовують доти, поки пацієнта не виведуть з колапсу і систолічний артеріальний тиск не підвищиться до 100 мм рт. ст. На 2–3-й день лікування при стабілізації стану дозування поступово знижують.
При зменшенні дози гідрокортизону додають флудрокортизон (кортинефф): при низьких дозах гідрокортизон перестає чинити мінералокортикоїдний ефект, тобто уповільнювати виведення натрію і води з організму, а також посилено виводити калій із сечею.
При лихоманці застосовують антибіотики. Виняток — лихоманка на тлі зневоднення.
Ускладнення синдрому Уотергауса — Фредеріксена
Синдром Уотергауса — Фредеріксена сам по собі є ускладненням інфекцій та опіків, наслідком видалення надниркових залоз, побічним ефектом прийому антикоагулянтів і ускладненням операцій.
При захворюванні різко погіршується робота надниркових залоз і розвивається судинний колапс. Без своєчасної медичної допомоги настає кома і смерть.
Прогноз. Профілактика
Критичними у перебігу аддісонічного кризу є перші доби. При своєчасно розпочатому лікуванні прогноз є швидше сприятливим, незважаючи на високу летальність (40-50%). Прогноз погіршується за наявності супутніх аутоімунних захворювань. Аддісонічний криз розвивається гостро і потребує невідкладних заходів, а його наслідки можуть бути важкими.
Профілактика повинна включати наступне:
- Систематична діагностика лабораторних показників у пацієнтів з хронічною наднирковою недостатністю, обов’язкове диспансерне спостереження.
- Навчання пацієнтів, які отримують гормональну терапію кортикостероїдами, правилам зміни схеми прийому препаратів у разі психотравмуючих впливів, раптових фізичних навантажень та інших нестандартних ситуацій.
- Профілактична терапія глюкокортикоїдними гормонами в планових ситуаціях підвищеного ризику.
- Роз’яснення пацієнтам недопустимості різкої відміни або самовільного зменшення дози прийнятих гормонів.
| Інформація є узагальненою та надається з ознайомлювальною метою. За перших ознак хвороби зверніться до лікаря. Самолікування небезпечне для здоров’я! |