- Показання для проведення кріодеструкції
- Плюси та мінуси
- Принцип дії кріодеструкції
- Як проводиться процедура
- Видалення рідким азотом доброякісних новоутворень
- Реабілітація: догляд за шкірою після криодеструкції
Кріодеструкція — малоінвазивна методика видалення новоутворень за допомогою наднизьких температур. Вона відрізняється безболісністю, безпекою та швидким періодом відновлення.
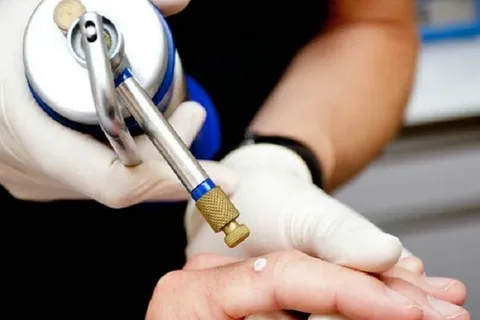
Суть методу кріодеструкції полягає в заморожуванні рідким азотом тканин, які зазнали патологічних змін. Під впливом холоду вода в тканинах перетворюється на кристали льоду, які пошкоджують клітинні мембрани. Відбувається незворотне руйнування (деструкція) клітин.
Процедуру використовують у косметології, гінекології, дерматології та естетичній медицині для видалення доброякісних та злоякісних утворень на шкірі, слизових оболонках та внутрішніх органах.
В косметології кріодеструкція застосовується для видалення звичайних та підошвових (плоских) бородавок, папілом, родимок, мозолів з стрижнем, кератом, кондилом.
Показання для проведення кріодеструкції
Кріодеструкція призначається дорослим та дітям. Вік не є обмеженням для цього методу. Також процедуру можна провести під час вагітності, оскільки ніякого хімічного або медикаментозного втручання в цьому випадку не відбувається, а значить, втручання не впливає на стан організму або розвиток плода.
Кріодеструкцію використовують при лікуванні всіх видів доброякісних пухлин та деяких злоякісних. Глибина та форма впливу визначається площею ураження та глибиною осередку. Тривалість та кількість процедур залежать від характеру хвороби.
Показання в гінекологічній практиці:
- ектопії або ерозії шийки матки, особливо у нерожавших жінок;
- ретенційні кісти шийки матки при тенденції до росту;
- дисплазія 1 ступеня;
- гострокінцеві кондиломи вульви та промежини;
- активний ендометріоз шийки матки;
- грануляційні поліпи швів промежини та піхви.
Протипоказання:
- гострі та загострення підгострих запальних захворювань внутрішніх статевих органів;
- запальні захворювання піхви, в тому числі захворювання, що передаються статевим шляхом;
- дисплазія шийки матки 2 та 3 ступеня, підозра на рак шийки матки;
- гострі інфекційні захворювання;
- соматичні захворювання на стадії декомпенсації.
Обстеження перед криодеструкцією шийки матки:
- аналіз крові на СНІД, сифіліс, гепатити;
- мазок на ступінь чистоти піхви та посів;
- ПЛР на захворювання, що передаються статевим шляхом, і за необхідності на ВПЛ;
- мазок на онкоцитологію;
- біопсія шийки матки.
Оцінивши результати обстеження, лікар призначає дату криодеструкції. Операція на шийці безболісна, триває 30-60 секунд. Супроводжується відчуттям «холодку» у піхві та потягуванням у низу живота. Перші 10 днів збільшується кількість виділень — водянистих, безбарвних. На 2 тижні обмеження за статевим життям до огляду лікаря. Повне загоєння триває 8 тижнів.
Процедура проводиться амбулаторно, кількість сеансів залежить від площі ураження.
Ефект не видно одразу. Кріодеструкція не призводить до миттєвого знищення клітин. Для загибелі пухлини потрібно кілька днів або навіть тижнів. Шкіра після обробки біліє, твердіє, через кілька днів на ділянці утворюється пухир, схожий на наслідки обмороження або опіку. Уражена ділянка — мертва в буквальному сенсі, вона самостійно відторгається. Утворену скоринку також не можна самостійно знімати: скоринки після підсихання відпадуть самі.
Плюси та мінуси
Метод має низку переваг, що робить його незамінним у своїй галузі:
- Кріодеструкція застосовується при лікуванні практично всіх доброякісних та деяких злоякісних пухлин на шкірі;
- Процедура абсолютно безболісна: при контакті з холодом тканина миттєво втрачає чутливість;
- На місці видалених тканин дуже швидко розвивається здорова;
- У більшості випадків не залишаються рубці чи плями, можлива гіперпігментація шкіри;
- Кровотеча відсутня.
До недоліків методу можна віднести наступне:
- Результат не миттєвий: від моменту розвитку некрозу до самовидалення пухлини проходить 3-4 тижні;
- Не підходить для видалення великих новоутворень.
Принцип дії кріодеструкції
Процедура виконується за допомогою спеціального обладнання (кріодеструктора) або рідкого азоту. При використанні апаратного методу наконечник аплікатора притискається до потрібної зони, після чого охолоджується до температури -180-190 градусів за Цельсієм.
При використанні рідкого азоту його вбирають у ватний тампон, після чого просто прикладають до пошкодженої тканини на короткий проміжок часу (не більше 2-3 хвилин).
Процедура передбачає миттєве охолодження тканин за рахунок впливу наднизької температури. В результаті відбувається заморожування внутрішньоклітинної та міжклітинної рідини, життєдіяльність клітин порушується, протоплазма зупиняється і мікроциркуляція в патологічній тканині порушується. Відбувається руйнування тканин.
Після кріодеструкції зруйновані тканини поступово замінюються на здорові.
Як проводиться процедура
Ніякої спеціальної підготовки процедура не вимагає, вона проводиться амбулаторно і не впливає на самопочуття пацієнта.
Кріодеструкцію призначає дерматолог після огляду оброблюваної ділянки. В окремих випадках проводять біопсію ділянки для підтвердження діагнозу.
Процедура проводиться однаково для всіх пацієнтів незалежно від віку. При дуже високій чутливості можна прийняти знеболювальну таблетку або обмежитися місцевою анестезією. Болю кріодеструкція, як правило, не викликає. Однак дотик холодного металу може бути неприємним, особливо для маленької дитини.
Пацієнт розташовується на кушетці в позі, яка забезпечує вільний доступ до оброблюваної зони.
Участок обробляється антисептичним розчином на першому сеансі та обліпиховою (або іншою) олією на наступних.
Насадка або ватний тампон, охолоджений в парах азоту, прикладається до ураженої ділянки. Технологія та час утримання залежить від характеру захворювання. За необхідності сеанс повторюється.
Видалення рідким азотом доброякісних новоутворень
Фіброепітеліальні поліпи
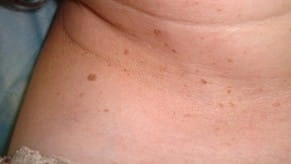
Фіброепітеліальний поліп (папілома) — це доброякісні новоутворення на шкірі у формі бородавкоподібних наростів, що виступають над рівнем шкіри, з широкою основою або на ніжці, сірого або коричневого кольору, діаметром від 0,3 до 1,5 см і більше, округлої або неправильної форми. Найбільш часто розташовуються на шиї (по боковій поверхні) та в великих складках. Поверхня папілом ворсинчаста або покрита легко відокремлюваними роговими масами.
Фіброепітеліальні поліпи мають 50% населення Землі, а у жінок під час вагітності їх кількість і розміри збільшуються. У вагітних ці новоутворення часто з’являються на сосках, що може бути небезпечним для грудного вигодовування дитини.
Себорейний кератоз
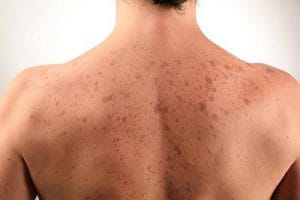
Себорейний кератоз (син. себорейна бородавка, стареча бородавка, базально-клітинна папілома) — це найпоширеніша доброякісна пухлина шкіри. Зазвичай розвивається в середньому та похилому віці з епідермісу. Патогенез цього захворювання не зовсім зрозумілий, але вважається, що воно розвивається з клітин базального шару епідермісу або кератиноцитів найбільш поверхневої частини волосистого фолікула і не асоціюється з вірусом папіломи людини. Згідно з сучасними уявленнями, зв’язок з сонячним опроміненням відсутній. Характеризується переважно у людей похилого та старечого віку, але нерідко зустрічається і у молодих людей, однаково часто у чоловіків та жінок.
Пухлина розвивається дуже повільно, іноді протягом кількох десятиліть. Спочатку з’являється обмежена пляма жовтуватого або коричневого кольору, яка поступово збільшується, іноді досягаючи 4-6 см і більше в діаметрі. Поверхня плями поступово покривається жирними кірками, які легко знімаються. З часом кірки стають більш щільними, але часто зберігають жирну поверхню, покриту тріщинами. Товщина кірок може досягати 1-2 см. Пухлина набуває жовто-коричневого, темно-коричневого або чорного кольору. Локалізація може бути найрізноманітнішою. Очаги ураження можуть бути одиничними і множинними. В рідкісних випадках кератоз може озлокачествлятися.
Видалення рідким азотом бородавок
Бородавки — це невеликі, зазвичай безболісні нарости на шкірі, викликані вірусом папіломи людини (ВПЛ). Відомо понад 100 типів ВПЛ. ВПЛ вражає верхній шар шкіри і, як правило, проникає в організм через пошкоджену шкіру. Вірус викликає швидкий ріст верхнього шару шкіри, утворюючи бородавки.
Більшість бородавок, але не всі, зазвичай безпечні і зникають самі по собі протягом кількох місяців або років. Бородавки можуть рости на будь-якій частині тіла. Вони найбільш поширені серед дітей та молодих дорослих — тому видалення рідким азотом особливо ефективне для важкодоступних місць розташування бородавок.
Іноді бородавки можуть бути деформуючими, особливо якщо вони ростуть на обличчі або руках і доставляють психологічний дискомфорт, а деякі з них ще й викликають свербіж і біль.
Бородавки можуть з’являтися в будь-якому віці. Зараження відбувається через взуття інфікованої людини (підошвені бородавки), в басейнах, банях, спортивних залах, в перукарнях через манікюрні інструменти (околоногтеві бородавки).
Вульгарні бородавки
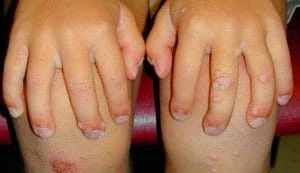
Вульгарні бородавки — це найбільш поширений тип бородавок у людини. Інші назви — прості або звичайні бородавки. Запам’ятайте: причина появи вульгарних бородавок — це вже відомий вірус папіломи людини (тип 2).
Зараження відбувається в дитинстві. На травмовану шкіру (садна, подряпини у дітей часті) потрапляє вірус і проникає в шкіру. В організмі він поступово розмножується в базальному шарі шкіри і через кілька місяців з’являються звичайні бородавки.
Клінічні прояви захворювання прості. На шкірі пальців рук та на тильній стороні кистей і стоп з’являються округлі підвищення розміром від 3 до 10 мм, не більше. При цьому характерною ознакою цього захворювання є множинний характер висипань. Тобто поряд з однією звичайною бородавкою на руці може скоро з’явитися друга, дочірня, потім ще одна і т.д.
Ще одна ознака, характерна саме для вульгарних бородавок у більшості випадків — це так звані поціловані бородавки. Це таке їх розташування, коли на двох сусідніх пальцях, напроти один одного, при змиканні пальців з’являються дві прості бородавки.
Плоскі бородавки
Серед всіх новоутворень, викликаних вірусом папіломи людини, плоскі бородавки вважаються найменш небезпечними. Але це тільки на перший погляд, іноді залишаючи проблему без належної уваги, людина дає зелене світло подальшому розвитку, сприяючи поширенню плоских бородавок на значно більшій площі тіла. Плоскі або юнацькі бородавки зазвичай ростуть на обличчі, руках або ногах. Вони маленькі (1-5 мм), мають плоскі верхівки у вигляді неправильних вузликів і можуть мати рожевий, світло-коричневий або світло-жовтий колір. Вони з’являються переважно у дітей та підлітків. Під час лікування бородавок стопи можна і потрібно мити, оскільки обробка рідким азотом не травматична, не відкриває тканини і не вивільняє вірус. Бажано використовувати рідке мило з олією чайного дерева. Після відторгнення бородавок на стопах необхідно продезінфікувати взуття, позбутися домашніх тапочок, шкарпеток, панчіх, щоб уникнути реінфекції.
Генітальні бородавки або гострокінцеві кондиломи
Передаються статевим шляхом у 60% випадків при контакті з інфікованим партнером. Це найбільш поширена ВПЛ-інфекція (типи ВПЛ 6, 11, 16, 18, 42, 44, 54). Зовнішньо гострокінцеві кондиломи — це вологі м’які вузли у вигляді “цвітної капусти”. Вони часто виразкуються, перетворюючись на виразки з неприємним запахом. Улюблена локалізація — статеві органи (слизова та шкірні складки). Видалення азотом бородавок — це безболісне видалення без анестезії з подальшим загоєнням без рубців.
Під час лікування доброякісних епітеліальних пухлин шкіри та слизових оболонок після аналізу крові на ВПЛ показано застосування імуномодуляторів і противірусних препаратів як на шкіру та слизові оболонки, так і внутрішньо при необхідності.
Реабілітація: догляд за шкірою після криодеструкції
- Не допускати контакту обробленої зони з одягом, щоб не пошкодити захисну плівку.
- Не заклеювати пластирем, щоб не порушити повітрообмін. Допустимо накрити марлевою пов’язкою.
- Не проколювати пухир. Якщо буде порушена його цілісність, в рану може потрапити інфекція, і після загоєння на її місці може утворитися рубець.
- Не здирати скоринку, щоб не з’явився шрам.
- Душ можна приймати, але терти та розпарювати зону обробки не можна.
- Використовувати загоювальні мазі за призначенням лікаря. Вони прискорять загоєння шкіри після криодеструкції та запобіжать ускладненням.